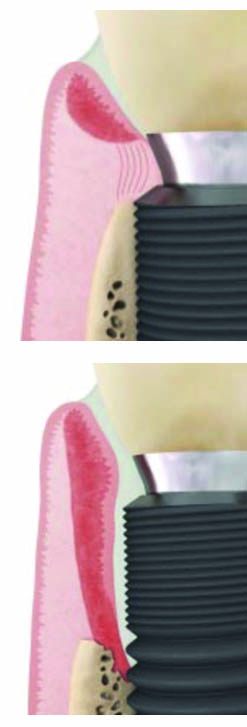
La malattia perimplantare è un termine che descrive i processi infiammatori nei tessuti che circondano un impianto, più precisamente si parla di mucosite perimplantare (Fig. 1) e perimplantite (Fig. 2). La mucosite perimplantare è una infiammazione presente a livello della mucosa che circonda l’impianto, che non causa perdita ossea; un sito affetto da perimplantite, invece, presenta infiammazione sia a livello dei tessuti molli che circondano l’impianto sia a livello dei tessuti duri, causando perdita ossea.
Per molti aspetti le caratteristiche cliniche della mucosite perimplantare e della perimplantite sono simili a quelle della gengivite e della parodontite. La detartrasi sottogengivale e la levigatura radicolare sono procedure ben note per il trattamento della parodontite, mentre, nel caso della perimplantite, la geometria implantare può ostacolare la capacità del clinico di individuare e rimuovere il tartaro sotto il margine mucoso.
Sono stati utilizzati numerosi approcci per la decontaminazione delle superfici implantari, come trattamenti meccanici (1-2), chimici (3), laser (4) e polveri (2-5), ma a oggi non esistono evidenze per definire quale metodica sia la più efficace.
Per questo motivo è stato effettuato uno studio comparativo con l’obiettivo di valutare l’efficacia di un dispositivo airflow con polvere di eritritolo o di un dispositivo laser Er:YAG (a erbio) in aggiunta alla strumentazione meccanica e all’irrigazione sottomucosa con clorexidina allo 0,20% nella risoluzione dell’infiammazione (BoP = 0%) a 3 mesi dal trattamento. Lo scopo finale è stato quello di valutare quale metodica sia la più efficace per i pazienti con malattia perimplantare.
Lo studio
I pazienti sono stati assegnati in maniera randomizzata a uno dei tre gruppi di trattamento.
Gruppo di controllo: debridement meccanico utilizzando curette in titanio in associazione a irrigazione della tasca con clorexidina allo 0,20% (Fig. 3).
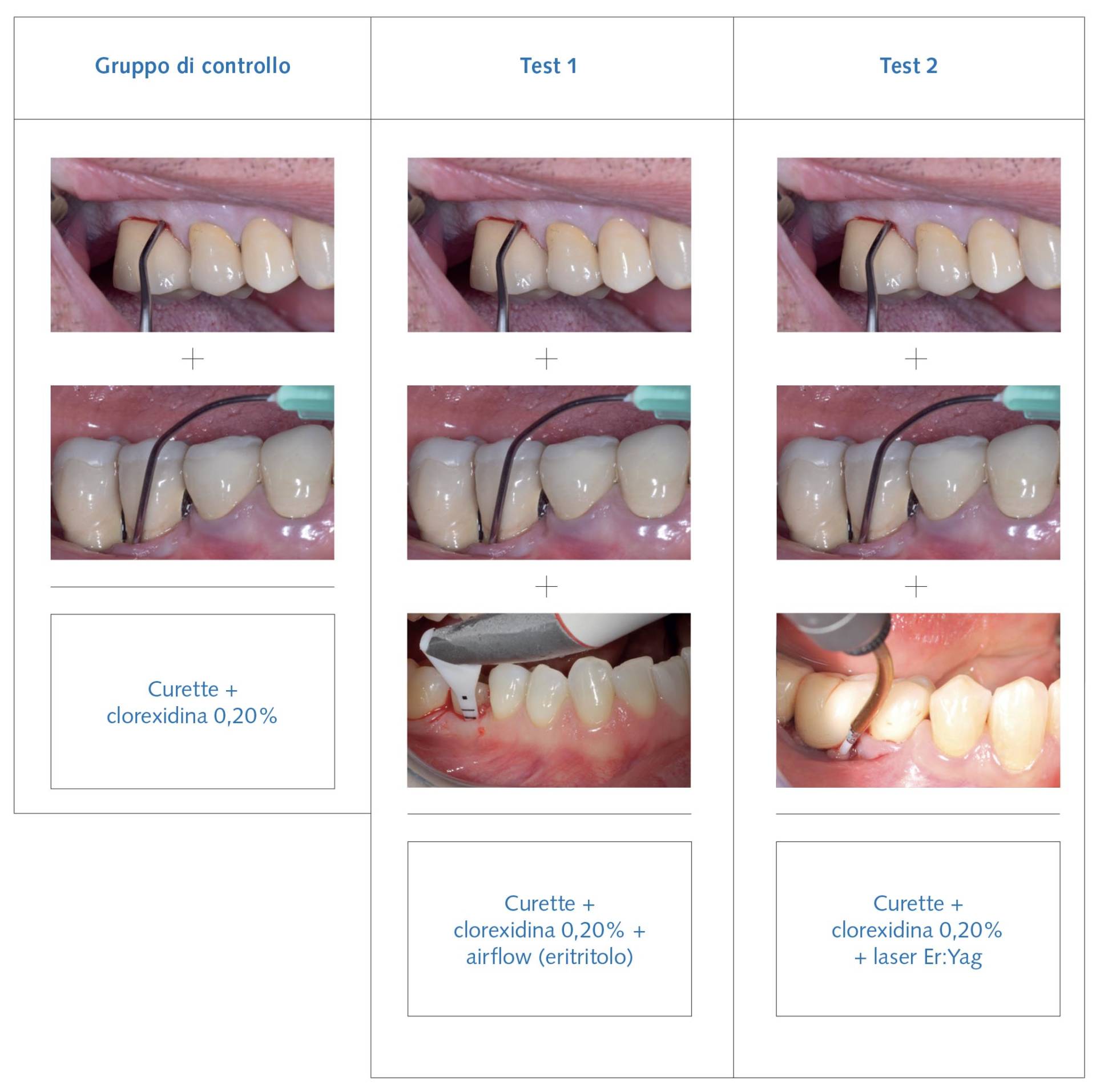
Gruppo test 1: debridement meccanico utilizzando curette in titanio in associazione a irrigazione della tasca con clorexidina allo 0,20% + airflow con polvere di eritritolo (Fig. 3).
Gruppo test 2: debridement meccanico utilizzando curette in titano in associazione a irrigazione della tasca con clorexidina allo 0,20% + laser Er:YAG (Fig. 3).
Sono stati inclusi 30 pazienti, 10 per ogni gruppo di trattamento. La valutazione della guarigione, che prevedeva come risultato primario la risoluzione dell’infiammazione (BoP = 0%) e come outcome secondari la riduzione degli indici di FMPS, FMBS, PPD, PI, BoP, REC e KT, è stata effettuata a 3 mesi dal trattamento.
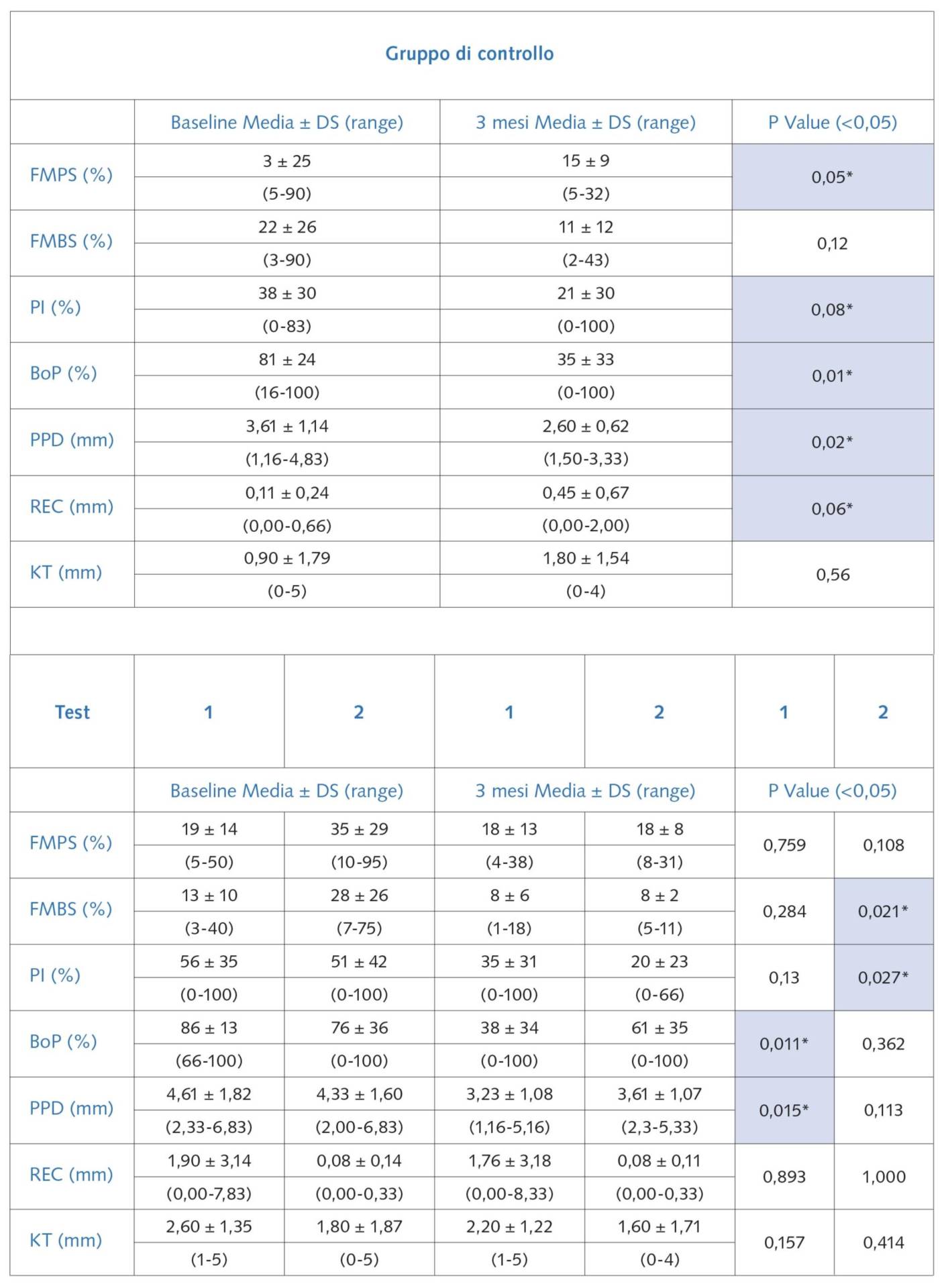
A baseline sono state verificate, nei tre gruppi di trattamento, per stabilire che non vi fossero differenze statisticamente significative. Sono state eseguite delle analisi descrittive per ciascuna variabile (FMPS, FMBS, fumo, PI, BoP, PPD, REC, KT, livello osseo) confrontando i dati a baseline e a tre mesi dal trattamento.
Nei controlli (pazienti trattati con terapia causale meccanica utilizzando curette in titanio in associazione a irrigazione della tasca con clorexidina allo 0,20%) i dati statisticamente significativi risultavano FMPS, PI, BoP, PPD e REC; nel gruppo test 1 (curette, clorexidina 0,20% e airflow) i dati statisticamente significativi risultavano BoP e PPD e nel gruppo test 2 (curette, clorexidina 0,20% e laser Er:YAG) i dati statisticamente significativi risultavano FMBS e PI. La risoluzione completa della patologia (assenza totale di BoP) è stata raggiunta nel 30% dei casi nel gruppo di controllo, nel 10% dei casi nel gruppo test 1 e nel 20% dei casi nel gruppo test 2. La riduzione del BoP è presente in ogni gruppo anche se è statisticamente significativa nel gruppo controllo e nel gruppo test 1 (Tab. 1).
Conclusione
L’utilizzo di un dispositivo air–flow o laser a erbio in aggiunta alla decontaminazione meccanica con curette in titanio e irrigazione sottomucosa con clorexidina 0,20% non sembra, nei limiti di questo studio, apportare ulteriori benefici in termini di riduzione del BoP o di risoluzione completa della patologia.

Bibliografia
1
Bassetti S, Samuelsson E, Lindahl C, Persson GR. Mechanical non-surgical treatment of peri-implantitis: a double-blind randomized longitudinal clinical study. I: clinical results. J Clin Periodontol 2009; Jul;36(7):604-9.
2
Riben-Grundstrom C, Norderyd O, Andre U, Renvert S. Treatment of periimplant mucositis using a glycine powder air–polishing or ultrasonic device: a randomized clinical trial. J Clin Periodontol 2015 May;42(5):462-9.
3
Heitz-Mayfield LJA, Salvi GE, Botticelli D, Mombelli A, Faddy M, Lang NP. Anti-infective treatment of peri-implant mucositis: a randomised controlled clinical trial. Clin Oral Implants Res 2011 Mar;22(3):237-41.
4
Renvert S, Lindahl C, Jansåker AMR, Persson RG. Treatment of peri-implantitis using an Er:YAG laser or an air-abrasive device: A randomized clinical trial. J Clin Periodontol 2011 Jan;38(1):65-73.
5
Drago L, Del Fabbro M, Bortolin M, Vassena C, De Vecchi E, Taschieri S. Biofilm removal and antimicrobical activity of two different air-polishing poweders: an in vitro study. J Periodontol. 2014 Nov;85(11):e363-9.