
L’erosione dentale rappresenta una patologia multifattoriale caratterizzata dalla perdita progressiva e irreversibile dei tessuti duri del dente, dovuta all’azione chimica di agenti acidi non batterici.
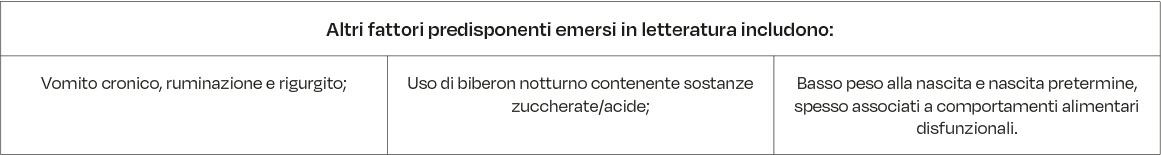
Tra i fattori intrinseci, il reflusso gastroesofageo (GERD) costituisce una delle principali cause endogene di demineralizzazione dello smalto. Questo studio mira ad analizzare la correlazione tra GERD ed erosione dentale, attraverso una revisione della letteratura scientifica e un approccio interdisciplinare. L’acido cloridrico di origine gastrica, associato alla riduzione del flusso salivare e alla perdita di capacità tampone, favorisce la dissoluzione minerale dello smalto.
La diagnosi precoce richiede un attento esame clinico supportato da indici specifici come il Basic Erosive Wear Examination (BEWE).
La gestione efficace include la terapia del GERD, strategie di remineralizzazione topica ed educazione e istruzione al paziente. L’integrazione tra odontoiatra, igienista dentale, gastroenterologo e nutrizionista è essenziale per prevenire danni irreversibili e migliorare la qualità di vita del paziente.
INTRODUZIONE
Negli ultimi anni, l’erosione dentale ha suscitato crescente interesse nella comunità odontoiatrica, in parallelo all’aumento dell’incidenza di patologie sistemiche che coinvolgono anche l’ambiente orale. Tra queste, il reflusso gastroesofageo (GERD) rappresenta una condizione clinica sempre più diffusa, spesso sottodiagnosticata, ma potenzialmente dannosa per la salute dei tessuti dentali duri.
Erosione
L’erosione dentale non è una patologia di recente scoperta: è stata riconosciuta e descritta da oltre mezzo secolo. Tuttavia, negli ultimi decenni si è assistito a una crescente consapevolezza clinica del fenomeno, legata anche all’aumento dell’esposizione acida associata alle abitudini alimentari moderne. Attacchi acidi che un tempo erano occasionali, oggi si verificano in modo più frequente e persistente, soprattutto nei soggetti giovani (1,2). Lo smalto dentale è il tessuto più mineralizzato del corpo umano: la sua struttura è altamente specializzata e conferisce al dente resistenza meccanica e protezione dagli agenti esterni. Tuttavia, la sua elevata mineralizzazione e l’assenza di capacità rigenerative lo rendono particolarmente vulnerabile all’azione erosiva degli acidi.
L’erosione dentale è una condizione patologica caratterizzata dalla perdita progressiva e irreversibile dei tessuti duri del dente, dovuta all’azione chimica diretta di agenti acidi non batterici. A differenza della carie, che coinvolge la placca microbica e la produzione di acidi da parte dei batteri, l’erosione è causata esclusivamente da acidi di origine intrinseca (come quelli gastrici nel reflusso gastroesofageo) o estrinseca (alimenti e bevande acide) (1).
La prevenzione dell’erosione dentale si basa su tre principi fondamentali: ridurre l’esposizione agli acidi, favorire un’adeguata igiene orale e mantenere un flusso salivare funzionale.
È essenziale identificare precocemente i fattori di rischio e intervenire con strategie educative e cliniche per limitare i danni strutturali irreversibili a carico dello smalto.
Fattori intrinseci
L’esposizione ripetuta del cavo orale ad acidi gastrici può essere causata da diverse condizioni come quelle indicate in tabella 1.

In questi casi, la riduzione del flusso salivare compromette la naturale capacità tampone della saliva, riducendo la neutralizzazione degli acidi e aumentando il rischio di erosione (7).
Fattori estrinseci
I fattori estrinseci derivano dall’assunzione o esposizione a sostanze acide di origine alimentare, farmacologica o ambientale. I principali inclusi sono riportati in tabella 2.

Oltre alla natura chimica delle sostanze, anche modalità e frequenza di consumo giocano un ruolo cruciale nell’insorgenza dell’erosione. Comportamenti che aumentano il rischio riportati in tabella 3.

Queste abitudini prolungano il tempo di esposizione acida dello smalto, aumentando la demineralizzazione e favorendo la perdita di sostanza dentale.
Segni e sintomi
Il riconoscimento precoce dei segni e dei sintomi dell’erosione dentale è essenziale per attuare misure preventive efficaci e contrastare l’evoluzione del danno. Tuttavia, nelle prime fasi, l’erosione dentale si presenta frequentemente asintomatica, rendendo la diagnosi precoce particolarmente complessa.
L’assenza di dolore o fastidio porta spesso a un ritardo nell’identificazione clinica del problema, che viene riconosciuto solo quando le lesioni sono più estese e la dentina sottostante risulta esposta, causando ipersensibilità. Per questo motivo è fondamentale promuovere una maggiore consapevolezza, sia tra gli operatori sanitari che tra i pazienti, circa i segnali precoci del processo erosivo, al fine di prevenirne l’aggravamento.
Le manifestazioni cliniche iniziali dell’erosione sono elencate in tabella 4.

Nelle prime fasi il danno si limita allo smalto, ma la progressione non trattata porta al coinvolgimento della dentina, con comparsa di ipersensibilità termica, chimica e tattile, che complica ulteriormente la qualità della vita del paziente.
Il pattern di usura, associato alla localizzazione delle lesioni, può offrire indicazioni sull’eziologia sottostante (11).
Una diagnosi tempestiva si basa su una valutazione clinica accurata, supportata dall’anamnesi dettagliata (esposizione ad acidi, dieta, farmaci, disturbi sistemici) e da strumenti di monitoraggio standardizzati, come gli indici BEWE (Basic Erosive Wear Examination) e TWI (Tooth Wear Index).
Reflusso
La malattia da reflusso gastroesofageo (GERD) è una patologia cronica e recidivante che si verifica quando il contenuto gastrico refluisce nell’esofago, superando i normali meccanismi di difesa fisiologici. La presenza ripetuta di acido gastrico nel lume esofageo può causare danni alla mucosa, con sintomi caratteristici come la pirosi retrosternale e il rigurgito acido (2).
Il reflusso, se episodico e occasionale, può essere considerato fisiologico. Tuttavia, quando la sua frequenza e durata aumentan o al punto da provocare sintomi persistenti o complicanze, si configura una condizione patologica (2).
La gestione della GERD include approcci comportamentali, farmacologici e, nei casi selezionati, chirurgici. L’obiettivo è controllare i sintomi, prevenire complicanze esofagee e limitare l’esposizione acida delle strutture orali (12) (tabella 5).

Correlazione tra erosione e GERD
La GERD (Gastroesophageal Reflux Disease) è una patologia cronica e recidivante dell’apparato digerente, causata dalla risalita anomala del contenuto gastrico nell’esofago e, nei casi più gravi, fino alla cavità orale (13).
Tale risalita espone direttamente le strutture dentali agli acidi gastrici, in particolare all’acido cloridrico, tra i più potenti agenti erosivi endogeni, con un pH estremamente basso (circa 1–1,5).
Questa esposizione ripetuta e prolungata altera profondamente l’equilibrio minerale dello smalto, favorendone la dissoluzione. Inoltre, la salivazione notturna ridotta e la posizione supina aumentano il tempo di contatto dell’acido con le superfici dentali.
GERD è oggi riconosciuta come un importante fattore eziologico dell’erosione dentale, e la sua diagnosi dovrebbe rientrare nel protocollo di valutazione clinica dei pazienti con usura dentale non cariosa. Le erosioni da reflusso interessano prevalentemente:
- Le superfici palatali degli incisivi superiori;
- Le superfici occlusali dei molari posteriori, nei casi più avanzati.
Numerosi studi clinici e osservazionali hanno documentato una forte correlazione tra GERD e lesioni erosive. Secondo Bartlett et al. (10), la prevalenza delle erosioni dentali nei pazienti con GERD varia tra il 24% e l’83%, in relazione a:
- Durata della malattia;
- Frequenza e intensità degli episodi di reflusso;
- Posizione corporea durante il sonno;
- Capacità tampone e protettiva della saliva.
Approccio multidisciplinare
Tali dati sottolineano la necessità di un approccio multidisciplinare tra odontoiatra, igienista dentale, gastroenterologo e, nei casi specifici, nutrizionista o psicologo, per intercettare precocemente i segni orali della patologia sistemica e prevenirne le complicanze irreversibili.
Da quanto emerso, il reflusso gastroesofageo non può essere considerato un fattore marginale, ma va riconosciuto come elemento centrale nell’eziologia dell’erosione dentale. Non si tratta quindi di una semplice concomitanza, bensì di una correlazione significativa che merita attenzione clinica. Questo significa che la valutazione odontoiatrica non può prescindere da un inquadramento sistemico, poiché i segni di erosione possono rivelarsi indicatori precoci di una patologia più ampia (13).
Un aspetto particolarmente importante è la possibilità di riconoscere i segni erosivi come campanelli d’allarme. Questo significa che, in alcuni casi, il dentista o l’igienista dentale possono essere i primi professionisti a intercettare indirettamente la presenza di GERD, ancora prima che il paziente si rivolga al gastroenterologo. E questo apre la strada a una diagnosi precoce e a un intervento tempestivo, con benefici non solo per la salute orale ma per l’intero organismo (13).
Indici di usura dentale
La valutazione clinica delle lesioni erosive richiede strumenti standardizzati e affidabili, capaci di fornire una quantificazione oggettiva del danno e di permettere il monitoraggio nel tempo. Tuttavia, la letteratura ha evidenziato come l’ampia variabilità dei risultati nei diversi studi sulla prevalenza dell’erosione dentale sia legata anche alla mancanza di un indice unico e universalmente accettato per la misurazione e classificazione delle lesioni.
Nel corso degli anni sono stati sviluppati numerosi indici, ciascuno con approcci e criteri differenti, finalizzati a classificare le lesioni in base alla loro posizione, profondità, estensione e severità. Questi strumenti differiscono anche per il livello di complessità, la riproducibilità clinica e la facilità di applicazione nella pratica odontoiatrica quotidiana.
Tooth Wear Index (TWI)
Uno degli strumenti più conosciuti per la valutazione dell’usura dentale è il Tooth Wear Index (TWI), introdotto da Smith e Knight nel 1984 (15). Questo indice si basa su un esame visivo dettagliato di ciascun dente, considerando quattro superfici: buccale/labiale, palatale/linguale, cervicale e incisale/occlusale. A ciascuna superficie viene attribuito un punteggio da 0 a 4, secondo la gravità dell’usura (tabella 6).

Il punteggio complessivo può essere confrontato con valori di riferimento per fascia d’età, consentendo così una valutazione dell’usura in relazione all’età del paziente.
Nonostante la sua diffusione, il TWI presenta alcune limitazioni:
- è più adatto all’età adulta, risultando meno efficace nei bambini e adolescenti;
- richiede tempi lunghi di esecuzione, specialmente in studi clinici su larga scala;
- non fornisce informazioni sull’eziologia dell’usura dentale, rendendo difficile distinguere tra erosione chimica, abrasione o attrito (5).
Per questi motivi, l’uso del TWI risulta utile come strumento di quantificazione e documentazione clinica, ma meno indicato per valutazioni eziologiche e interventi preventivi specifici.
Varianti del TWI e altri indici
Nel tentativo di migliorare la sensibilità diagnostica e semplificare l’applicazione clinica, numerosi studi hanno adottato varianti del Tooth Wear Index (TWI). Alcune versioni propongono punteggi ridotti su scala 0–3, mentre altre introducono codifiche specifiche per denti restaurati o mancanti (es. punteggio 9), con l’obiettivo di facilitarne la compilazione su ampia scala.
Tuttavia, questi indici rimangono poco sensibili alle alterazioni iniziali dello smalto, rendendoli inadatti per il monitoraggio precoce della progressione erosiva. Alcuni autori (6) hanno cercato di migliorare la specificità per l’erosione concentrandosi esclusivamente sulle superfici palatali e vestibolari, che sono più frequentemente coinvolte nelle lesioni da acidi, escludendo le superfici occlusali e incisali, spesso interessate da attrito o abrasione.
Nonostante questi tentativi, numerosi studi confermano che l’usura dentale ha spesso un’eziologia multifattoriale, con una combinazione di processi erosivi, abrasivi e attritivi che rendono complessa la diagnosi (7). Questa sovrapposizione di meccanismi contribuisce alla variabilità dei dati riportati nei diversi lavori scientifici.
Altri indici, come quello proposto da Lussi et al. (8), classificano separatamente le superfici facciali, linguali e occlusali e considerano come erosive solo le lesioni con segni evidenti di attacco acido. Anche questo approccio, tuttavia, presenta limitazioni nella rilevazione delle fasi iniziali dell’erosione.
Un contributo interessante è stato fornito da Aine et al. (16), che hanno elaborato una classificazione clinica specifica per l’erosione associata al reflusso gastroesofageo (GERD). Questo sistema è stato successivamente ampliato da Kazoullis et al. (9), che hanno proposto un punteggio medio per dente e introdotto un valore soglia (cut-off) per la classificazione della severità dell’erosione (≥1,06).
Basic Erosive Wear Examination (BEWE)
Per soddisfare la necessità di uno strumento clinico più pratico e facilmente applicabile, Bartlett et al. (10) hanno sviluppato il Basic Erosive Wear Examination (BEWE), oggi uno degli indici più diffusi nella pratica clinica odontoiatrica. (17)
Il BEWE valuta la perdita di tessuto duro su una scala da 0 a 3:
- 0: Nessun segno di erosione visibile;
- 1: Perdita iniziale dello smalto;
- 2: Perdita inferiore al 50% della superficie dentale coinvolta;
- 3: Perdita superiore al 50% della superficie.
Per ogni sestante dentale (escludendo i terzi molari), si registra solo la superficie più colpita, e la somma dei punteggi dei sei sestanti fornisce una valutazione globale del rischio (tabella 7):
- 0–2: Rischio erosivo assente;
- 3–8: Rischio basso;
- 9–13: Rischio moderato;
- ≥14: Rischio elevato.
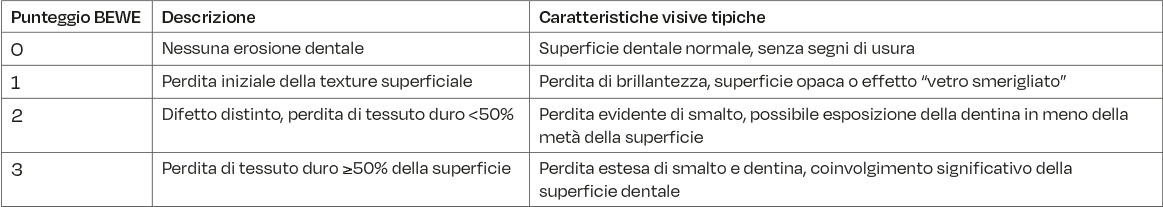
Il BEWE rappresenta uno strumento semplice, rapido e affidabile, adatto sia per l’uso quotidiano in ambulatorio sia per studi epidemiologici. Esso permette inoltre di guidare la gestione terapeutica del paziente in base al rischio rilevato (10).
Tuttavia, non considera l’entità della perdita di smalto né l’esposizione dentinale, aspetti fondamentali per la pianificazione di trattamenti restaurativi personalizzati. Rimane quindi uno strumento di screening e monitoraggio, utile soprattutto in ottica preventiva.
Diagnosi differenziale dell’erosione dentale
La diagnosi differenziale dell’erosione dentale richiede un’analisi clinica attenta e sistematica, poiché le sue manifestazioni possono mimare altre forme di usura non cariosa. Le principali condizioni da differenziare includono abrasione, attrito (bruxismo) e abfrazione — tutte associate a meccanismi meccanici — a differenza dell’erosione, che ha origine chimica.
In ambito antropologico, questi termini venivano storicamente utilizzati in modo intercambiabile per descrivere gli effetti dell’alimentazione abrasiva. Tuttavia, oggi si tende a distinguerli accuratamente in base all’eziopatogenesi (18) (tab. 8).

In molti casi, tuttavia, i processi si sovrappongono. Ad esempio, lesioni a forma di cuneo in sede cervicale sono state storicamente attribuite all’abrasione, ma spesso mostrano superfici lisce e lucide, tipiche di un inizio erosivo, suggerendo un’eziologia multifattoriale (4).
Numerosi studi confermano che, nella pratica clinica, la maggior parte delle lesioni è determinata dalla combinazione di più fattori meccanici e chimici. In particolare, l’associazione tra erosione e abrasione è molto comune.
Implicazioni cliniche
Le conseguenze cliniche dell’erosione dentale indotta da GERD sono molteplici, poiché il processo erosivo coinvolge non solo lo smalto, ma anche la dentina, i tessuti pulpari e le strutture di supporto del dente. In tabella 9 le manifestazioni più frequenti.

In presenza di GERD non trattato, il rischio di recidiva dei restauri e di progressione delle lesioni erosive è elevato, rendendo necessarie strategie preventive e conservative di lungo termine (20).
Erosione nella dentizione decidua e permanente
La dentizione decidua è particolarmente vulnerabile all’erosione per ragioni strutturali e fisiologiche:
- Lo smalto è più sottile e meno mineralizzato rispetto a quello permanente;
- È presente una maggiore percentuale di acqua e una minore microdurezza;
- La camera pulpare è più ampia, il che espone precocemente la polpa al rischio di coinvolgimento (19).
Secondo uno studio di Johansson et al. (21), la dentizione decidua presenta una maggiore permeabilità agli acidi, rendendola significativamente più soggetta a lesioni erosive in presenza di GERD.
Associazione tra erosione e carie dentale
La relazione tra erosione dentale e carie è oggetto di crescente attenzione in letteratura, poiché, pur essendo condizioni distinte, condividono fattori di rischio comuni e possono coesistere nello stesso paziente.
Sotto il profilo eziopatogenetico, l’erosione è determinata da acidi non batterici, provenienti da fonti intrinseche (come nel GERD) o estrinseche (alimentazione), mentre la carie deriva dall’azione batterica su zuccheri fermentabili. Tuttavia, entrambe sono processi demineralizzanti e possono essere aggravate da uno squilibrio del pH e da un ridotto flusso salivare.
Dal punto di vista clinico, l’erosione tende a insorgere su superfici dentarie pulite, lontane da depositi di placca, mentre la carie colpisce principalmente le aree stagnanti. Tuttavia, i due processi possono coincidere anatomicamente, e talvolta la carie può mascherare una pregressa erosione, rendendo la diagnosi complessa.
Numerosi studi hanno dimostrato che alcuni fattori dietetici, come il consumo regolare di bevande acide e zuccherate, favoriscono entrambe le patologie. Inoltre, sostanze come l’acido ascorbico, contenuto in prodotti vitaminici o succhi, possono avere un duplice effetto: erodere lo smalto e, al contempo, nutrire la flora cariogena.
Nei bambini con carie precoce dell’infanzia (ECC) si osservano frequentemente anche segni di erosione, suggerendo una predisposizione comune o abitudini alimentari sovrapponibili. In particolare, i soggetti con GERD mostrano un’aumentata presenza di Streptococcus mutans, una colonizzazione più acida del biofilm orale e una maggiore incidenza di lesioni erosivo-cariogene (18).
Nonostante l’evidente comorbilità, erosione e carie possono anche manifestarsi separatamente, e non sono sempre associate. Per questo motivo, una corretta valutazione differenziale è cruciale nella diagnosi e nella pianificazione terapeutica.
Erosione nei pazienti con bisogni speciali
L’incidenza dell’erosione dentale nei soggetti con disabilità fisiche o cognitive è un’area della letteratura ancora poco esplorata, ma i dati disponibili indicano una prevalenza significativamente elevata in questi pazienti, spesso correlata a condizioni sistemiche sottostanti e a difficoltà nella gestione dell’igiene orale.
Uno studio pionieristico condotto da Bohmer et al. (22) ha rilevato che il 46% dei soggetti con disabilità intellettive gravi presentava segni clinici di erosione, con un 65,5% affetto da GERD. Nei soggetti con QI inferiore a 35, il tempo di esposizione a un pH <4 era significativamente più lungo, aumentando il rischio di demineralizzazione dentale.
Nella sindrome di Down (DS) si osserva una frequente usura dentaria mista (erosione + attrito). In questi pazienti, l’etiologia multifattoriale include: elevato consumo di bevande acide, vomito ricorrente, uso cronico di farmaci acidi e ridotte capacità di autodetersione orale (tabella 10).
L’educazione dei caregiver, l’identificazione precoce dei fattori di rischio e l’impiego di strategie preventive personalizzate rappresentano azioni fondamentali per limitare i danni nei soggetti più vulnerabili.
Trattamento
Il piano di prevenzione e trattamento deve prevedere strategie combinate, che includano:
- l’eliminazione o il controllo dell’agente eziologico;
- l’educazione comportamentale e alimentare del paziente;
- l’utilizzo di prodotti remineralizzanti e fluorurati;
- il trattamento restaurativo conservativo nei casi avanzati.
Gestione del gerd per prevenire l’erosione dentale
Nel caso di erosioni dentali di origine intrinseca, è indispensabile una gestione mirata del reflusso gastroesofageo (GERD), che rappresenta la principale fonte endogena di esposizione acida. Il contenuto gastrico, fortemente acido, costituito da acido cloridrico, pepsina e sali biliari, può raggiungere il cavo orale e compromettere gravemente l’integrità dello smalto.
La collaborazione interdisciplinare tra odontoiatra e gastroenterologo è fondamentale per un corretto inquadramento del quadro clinico e l’avvio di una terapia farmacologica appropriata. Gli inibitori della pompa protonica (IPP) costituiscono il trattamento di prima linea per la riduzione dell’acidità gastrica, diminuendo così anche il potenziale erosivo dei rigurgiti esofagei.
Tuttavia, la sola terapia farmacologica non è sufficiente. È necessario istruire il paziente:
- sull’importanza della gestione orale post-reflusso (evitare lo spazzolamento immediato dopo episodi acidi);
- sull’adozione di abitudini quotidiane protettive.
Il monitoraggio periodico odontoiatrico consente inoltre di individuare recidive erosive o nuovi episodi non controllati di GERD, e di aggiornare tempestivamente il piano di trattamento.
Modifiche comportamentali e nutrizionali
Le modifiche dello stile di vita e dell’alimentazione sono essenziali per prevenire sia il GERD che l’erosione dentale (23). Interventi mirati possono ridurre l’esposizione acida e rafforzare le difese orali, sia in fase preclinica (prevenzione primaria) sia in presenza di lesioni già evidenti (prevenzione secondaria).
In tabella 11 sono riportati gli Interventi consigliati.

Nei pazienti con lesioni già presenti, si aggiungono raccomandazioni specifiche:
- Utilizzo di chewing gum senza zucchero per stimolare la salivazione.
- Adozione di una tecnica di spazzolamento delicata, con strumenti adeguati.
- Impiego di prodotti remineralizzanti topici.
L’educazione del paziente al riconoscimento dei comportamenti a rischio è un elemento centrale. Promuovere una dieta bilanciata, uno stile di vita sano e una consapevolezza sui rischi acido-correlati migliora significativamente l’aderenza al trattamento e i risultati clinici (24).
Trattamenti remineralizzanti e fluoroprofilassi
La terapia remineralizzante rappresenta il cardine dell’approccio non invasivo per il trattamento delle lesioni erosive iniziali. I composti a base di fluoro, calcio e fosfato promuovono la precipitazione di minerali sulla superficie dentale, contribuendo alla stabilizzazione dello smalto parzialmente demineralizzato e potenziando la sua resistenza agli attacchi acidi (25).
La fluoroprofilassi topica, mediante l’uso quotidiano di dentifrici contenenti almeno 1450 ppm di fluoruro e l’applicazione professionale periodica di gel o vernici fluorate, è indicata soprattutto per i pazienti ad alto rischio erosivo.
L’impiego di dentifrici a base di fluoruro stannoso (SnF2), grazie alla sua azione antibatterica e alla formazione di uno strato protettivo resistente agli acidi, si è dimostrato particolarmente efficace nel ridurre la perdita di smalto nei contesti erosivi. Anche i collutori contenenti stagno hanno mostrato buoni risultati nel migliorare la resistenza agli attacchi chimici, soprattutto se usati in combinazione con fluoruri.
Tra i trattamenti più promettenti, si segnala anche l’utilizzo di complessi casein phosphopeptide-amorphous calcium phosphate (CPP-ACP), i quali contribuiscono alla supersaturazione ionica in prossimità della superficie dentale, favorendo processi di remineralizzazione in situ. (25)
Infine, è fondamentale limitare i danni meccanici sulle superfici dentali già demineralizzate:
- utilizzare spazzolini a setole morbide;
- evitare lo spazzolamento subito dopo l’esposizione acida;
- preferire dentifrici a bassa abrasività (RDA < 70), al fine di ridurre il rischio di abrasione secondaria dello smalto indebolito.
CONCLUSIONI
La relazione tra erosione dentale e malattia da reflusso gastroesofageo rappresenta oggi un’evidenza consolidata nella letteratura scientifica. L’azione erosiva dell’acido gastrico, unita alla riduzione della capacità tampone salivare, costituisce un importante fattore di rischio per la demineralizzazione dello smalto e per la progressione dell’usura non cariosa.
Il riconoscimento precoce dei segni clinici, unito all’impiego di strumenti diagnostici standardizzati come il BEWE, consente di intercettare tempestivamente i pazienti a rischio.
La gestione ottimale richiede un approccio multidisciplinare. La prevenzione primaria, il controllo della GERD e l’utilizzo di protocolli remineralizzanti rappresentano strategie fondamentali per evitare danni irreversibili a carico delle strutture dentali.
In conclusione, considerare le manifestazioni orali come possibili indicatori di patologie sistemiche permette non solo di migliorare la salute orale del paziente, ma anche di favorire una diagnosi precoce di condizioni cliniche sottostanti, con un impatto positivo sulla qualità di vita e sul percorso terapeutico complessivo.
L’educazione alla salute orale è una leva fondamentale: i pazienti devono essere informati sull’impatto della dieta, sull’importanza di una corretta igiene e sul ruolo del reflusso nella genesi dell’erosione. Solo un paziente consapevole può diventare parte attiva del proprio percorso terapeutico.
La sfida futura sarà quella di sviluppare strategie sempre più mirate e personalizzate, supportate da nuove tecnologie diagnostiche e materiali innovativi. Resterà però centrale il rapporto medico-paziente e la capacità del clinico di andare oltre la dimensione odontoiatrica, abbracciando una visione più ampia e integrata della salute del paziente







