
Le white spot lesions (WSL) rappresentano una manifestazione precoce della demineralizzazione dello smalto e costituiscono una complicanza comune dei trattamenti ortodontici con attacchi fissi. Negli ultimi anni, numerosi studi clinici e in vitro hanno analizzato prevalenza, eziopatogenesi, metodologie diagnostiche e strategie preventive e terapeutiche delle WSL. Scopo della presente review è integrare i risultati di diversi articoli, confrontando criticamente i rispettivi disegni sperimentali, le metodologie adottate e le conclusioni cliniche. È emerso che la prevalenza delle WSL dopo terapia ortodontica varia dal 24% al 97% a seconda del metodo diagnostico, e che la prevenzione rappresenta il fattore chiave nel contenere il fenomeno. Tra le strategie più efficaci risultano l’uso di dentifrici ad alta concentrazione di fluoro, le resine infiltranti, i fosfopeptidi (CPP-ACP) e i protocolli di igiene personalizzati. Nonostante le differenze metodologiche, la letteratura converge sul ruolo centrale della compliance del paziente e sulla necessità di approcci multimodali. Servono ulteriori studi longitudinali standardizzati per definire protocolli ottimali basati su evidenze di alto livello.
Analisi critica della letteratura e confronto tra approcci diagnostici, preventivi e terapeutici
Introduzione
La demineralizzazione dello smalto dentale rappresenta uno degli effetti collaterali più comuni associati alla terapia ortodontica con apparecchi fissi. Tale fenomeno, noto come decalcificazione o demineralizzazione, è caratterizzato dalla perdita di minerali dalla struttura dentale calcificata, che può portare alla formazione di lesioni visibili note come white spot lesions (WSL). Clinicamente, queste lesioni si manifestano come aree opache di colore bianco gessoso sulla superficie dello smalto, risultanti da cambiamenti nell’indice di rifrazione indotti dalla perdita minerale sotto superficiale.
Le WSL sono il risultato di un complesso processo biologico mediato dalla placca batterica. La proliferazione di batteri cariogeni, come Streptococcus mutans e Lactobacillus, genera acidi come sottoprodotti metabolici, abbassando il pH locale e causando la dissoluzione dei cristalli di idrossiapatite dello smalto (1). In presenza di apparecchi ortodontici fissi, l’accumulo di biofilm viene facilitato dai componenti dell’apparecchio stesso, come brackets e fili, che creano superfici retentive difficili da pulire. Di conseguenza, la demineralizzazione dello smalto si verifica più frequentemente nei pazienti che non seguono adeguate pratiche di igiene orale o che consumano diete ricche di carboidrati fermentabili (2).
Le WSL non rappresentano soltanto un problema estetico, ma costituiscono anche un indicatore precoce della carie dentale. Sebbene la superficie dello smalto possa apparire intatta, il corpo della lesione sottostante mostra una perdita significativa di minerali. Questa caratteristica rende le WSL rilevabili principalmente attraverso tecniche diagnostiche sensibili, come la fluorescenza indotta dalla luce (QLF – Quantitative Light Induced Fluorescence), il DIAGNOpen (DIAGNOdent, Mosca, Russia) o l’autofluorescenza sotto luce blu ad alta intensità, che permettono di identificare le lesioni nelle prime fasi di sviluppo. Studi clinici riportano che la prevalenza delle WSL varia significativamente a seconda del metodo diagnostico utilizzato, con valori che oscillano dal 30% al 70% durante il trattamento ortodontico fisso, e addirittura fino al 97% in ricerche che impiegano approcci diagnostici più sensibili (3).
La distribuzione delle WSL non è uniforme: sono più frequenti sui denti mascellari rispetto a quelli mandibolari, con particolare predilezione per gli incisivi laterali e i canini. La loro comparsa è spesso simmetrica tra gli archi dentali e tende a manifestarsi già nelle prime settimane di trattamento, con un incremento significativo entro i primi sei mesi.
L’eziologia delle WSL è multifattoriale e coinvolge sia fattori locali sia sistemici. La suscettibilità individuale dipende dalla resistenza dello smalto, dalla qualità e quantità della saliva e dalla capacità del paziente di mantenere un’igiene orale efficace durante il trattamento ortodontico. Ulteriori fattori di rischio includono la presenza di lesioni preesistenti, la tipologia di apparecchio, la durata della terapia e abitudini dietetiche cariogene (4).
Data l’elevata prevalenza delle WSL e le implicazioni estetiche e cliniche associate, la gestione di queste lesioni rappresenta un ambito di crescente interesse nella pratica ortodontica. Approcci terapeutici innovativi, comprendenti strategie preventive, rimineralizzanti e microinvasive, sono stati sviluppati per arrestare la progressione delle WSL e migliorare il recupero estetico dello smalto. Tuttavia, l’efficacia di tali interventi dipende strettamente dalla conformità del paziente e dall’implementazione di protocolli personalizzati durante e dopo il trattamento ortodontico. Lo scopo di questa revisione è quindi di fornire un’analisi approfondita dei meccanismi di formazione delle WSL e di valutare criticamente i principali approcci terapeutici disponibili, con particolare attenzione alla remineralizzazione guidata e ai trattamenti minimamente invasivi, al fine di offrire indicazioni cliniche basate su evidenze per la gestione ottimale delle lesioni post-ortodontiche.
MATERIALI E METODI
Criteri di selezione degli articoli
Criteri di inclusione
La presente review integra esclusivamente gli articoli pubblicati su PubMed. Essi includono gli elementi in tabella 1.

Criteri di esclusione
Essi includono gli elementi in tabella 2.

Poiché gli articoli presentano differenze sostanziali per quanto riguarda disegno, campione e metodi, la presente è una narrative review con comparazione qualitativa. Non è stato possibile condurre una metanalisi quantitativa (Fig. 1).
Risultati dell’analisi comparativa
Prevalenza delle WSL nei pazienti ortodontici
La letteratura analizzata evidenzia una significativa variabilità nella prevalenza delle WSL nei pazienti ortodontici, con valori riportati compresi tra il 24% e il 97%. Tale variabilità è strettamente correlata sia ai metodi diagnostici utilizzati sia alle caratteristiche del campione clinico (tab. 3).

Dal confronto emerge chiaramente che i denti mascellari sono più frequentemente colpiti rispetto ai denti mandibolari (rapporto 2,5:1), con distribuzione simmetrica tra gli archi e predilezione per laterali mascellari, canini mascellari e canini mandibolari. L’area labio-gengivale degli incisivi laterali rappresenta il sito più vulnerabile, probabilmente a causa della distanza ridotta tra margine gengivale e base della staffa, che favorisce l’accumulo di placca (5).
Questi dati confermano che la prevalenza delle WSL è elevata nei pazienti sottoposti a trattamento ortodontico fisso, ma la stima reale dipende fortemente dalla sensibilità diagnostica della metodologia adottata.
Diagnosi delle WSL: metodiche a confronto
Le metodiche diagnostiche per le WSL sono essenziali sia per studi clinici che per la gestione del paziente. Vantaggi e limiti delle principali tecniche in tabella 4.
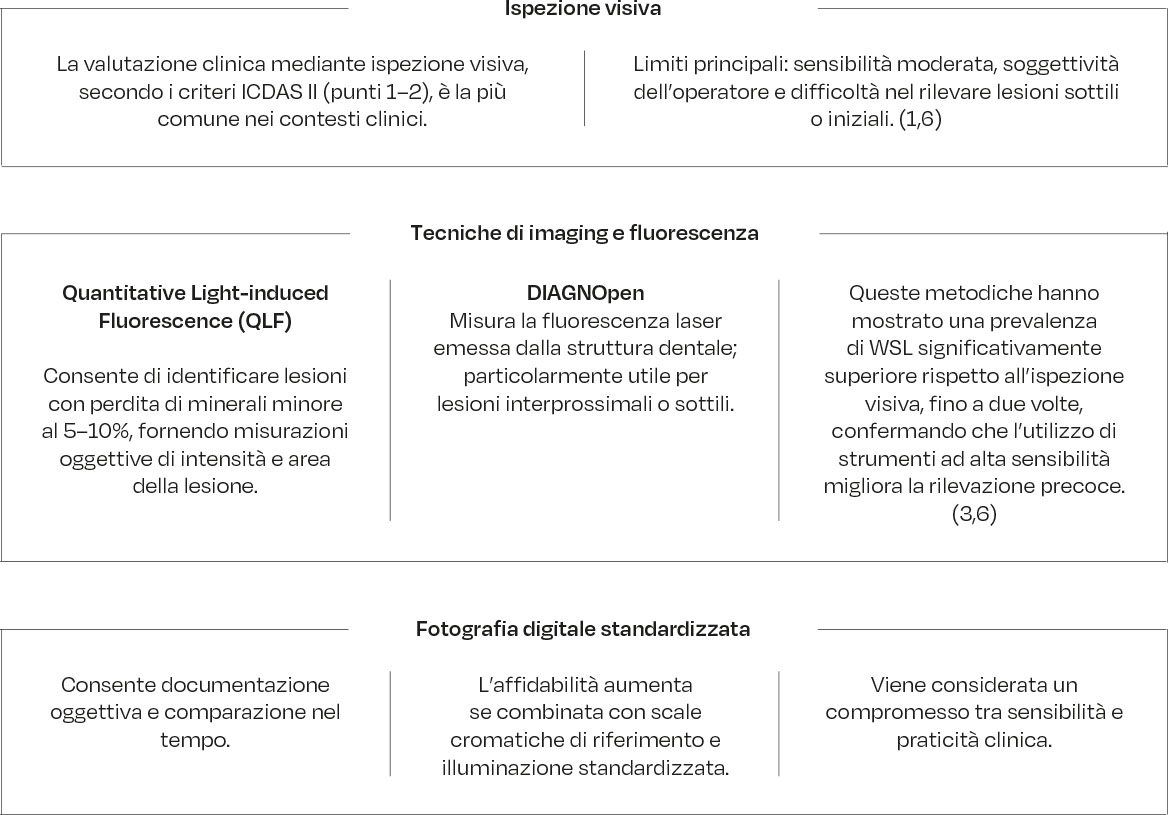
Conclusione: le tecniche di fluorescenza e imaging digitale dovrebbero affiancare l’ispezione visiva, soprattutto nei pazienti ad alto rischio di WSL. (2,4,6).
Strategie preventive: evidenze dai trial clinici
La prevenzione rappresenta il cardine nella gestione delle WSL, con tre approcci principali: agenti chimici (fluoro e CPP-ACP), controllo della placca mediante antisettici e interventi comportamentali mirati.
Trattamento delle WSL: remineralizzazione e approcci estetici
La gestione delle WSL varia in base alla profondità e alla gravità della lesione (tab. 5-7).
Sintesi dei fattori di rischio (tab. 8)

I principali predittori di comparsa e progressione delle WSL identificati negli studi sono inclusi in tabella 9.

Questi fattori sottolineano la necessità di approcci preventivi multimodali e personalizzati, che integrino istruzione comportamentale, supporto chimico e monitoraggio clinico regolare (3,5,7).
DISCUSSIONE
La gestione delle lesioni da macchie bianche (WSL) rappresenta una sfida persistente nella pratica ortodontica moderna, in quanto la loro formazione è strettamente correlata sia a fattori locali, come l’accumulo di biofilm e la difficoltà di mantenere un’igiene orale efficace intorno agli apparecchi fissi, sia a fattori sistemici legati alla suscettibilità individuale del paziente. La letteratura analizzata conferma che le WSL possono comparire precocemente, talvolta già dopo le prime quattro settimane di terapia ortodontica, come riportato da studi clinici basati su monitoraggi visivi e diagnostica con fluorescenza (6, 7). Questa comparsa precoce evidenzia come la fase iniziale del trattamento sia critica per l’implementazione di strategie preventive efficaci.
È emerso che la prevalenza delle WSL nei pazienti sottoposti a trattamento ortodontico fisso varia considerevolmente tra gli studi, con valori riportati tra il 2% e il 97%. Tale variabilità riflette sia le differenze nei criteri diagnostici che nella sensibilità degli strumenti utilizzati: gli studi che hanno impiegato tecniche avanzate come QLF o DIAGNOpen hanno registrato una prevalenza significativamente più alta rispetto a quelli basati su ispezione visiva standard (8). Questo suggerisce che la WSL è frequentemente sottostimata nella pratica clinica convenzionale, con il rischio che lesioni sottili e non cavitate passino inosservate fino a uno stadio più avanzato. Inoltre, i denti mascellari risultano più colpiti rispetto ai denti mandibolari, con un rapporto di circa due a uno e mezzo, con predilezione per incisivi laterali e canini superiori, dati confermati da studi clinici multicentrici (9). La localizzazione labio-gengivale degli incisivi laterali superiori sembra essere un fattore determinante, probabilmente legato alla distanza ridotta tra la base della staffa e il margine gengivale, che facilita l’accumulo di placca e rende più complesso il mantenimento dell’igiene orale.
L’analisi dei fattori eziologici evidenzia come l’accumulo prolungato di placca e la modifica della flora batterica siano determinanti nella progressione della demineralizzazione. In particolare, l’incremento di Streptococcus mutans e Lactobacillus associato agli apparecchi fissi provoca una riduzione del pH del biofilm, creando un ambiente favorevole alla demineralizzazione dello smalto (10). Tale fenomeno è ulteriormente accentuato nei pazienti con una dieta ad alto contenuto di carboidrati fermentabili o con scarsa compliance igienica, sottolineando l’importanza di un approccio preventivo multimodale che integri istruzione comportamentale, controllo dietetico e interventi chimici mirati (11).
Le strategie preventive documentate negli studi includono l’uso di fluoruri topici, CPP-ACP, e vernici professionali, ciascuna con caratteristiche specifiche di efficacia e applicabilità clinica. L’impiego di dentifrici fluorurati a concentrazione standard (≥1000 ppm) riduce la formazione di WSL, ma studi condotti con dentifrici ad alto contenuto di fluoro (5000 ppm) hanno evidenziato un’ulteriore riduzione dell’incidenza nelle lesioni iniziali, sebbene limitata a pazienti con età superiore ai 16 anni (12). Analogamente, l’applicazione di vernici al fluoro professionali ha dimostrato una protezione significativa contro la demineralizzazione, con riduzione fino al 44% della profondità della lesione quando somministrate a intervalli regolari (13). L’uso di RMGI come adesivo per brackets ha rappresentato un ulteriore progresso, grazie al rilascio prolungato di fluoro e alla capacità di tamponare l’acidità locale, sebbene la resistenza meccanica ridotta rispetto ai compositi limiti l’applicazione universale.
Gli agenti remineralizzanti emergenti, come CPP-ACP, nano-idrossiapatite e vetro bioattivo, offrono vantaggi significativi nel promuovere la rigenerazione dello smalto. CPP-ACP ha mostrato effetti promettenti nella stabilizzazione degli ioni calcio e fosfato nella saliva, facilitando la remineralizzazione della regione sottostante lo smalto relativamente intatto, con miglioramento estetico più evidente nelle lesioni recenti (14). Analogamente, la nano-idrossiapatite biomimetica ha dimostrato di proteggere lo smalto creando uno strato di smalto sintetico, con capacità di penetrazione nelle microporosità e potenziale di ripristino della micro-durezza (Articoli 88-93). Il vetro bioattivo, rilasciando ioni calcio e fosfato, ha inoltre dimostrato di favorire la formazione di idrossiapatite simile allo smalto, migliorando la stabilità a lungo termine delle superfici trattate.
Oltre agli agenti chimici, le tecniche micro-invasive come l’infiltrazione di resina hanno fornito risultati estetici e funzionali immediati, consentendo di mascherare le WSL e di prevenire la progressione della carie. L’infiltrante riduce la dispersione della luce nelle microporosità dello smalto, migliorando l’indice di rifrazione e producendo un effetto ottico simile allo smalto sano. La micro-abrasione, invece, è indicata per lesioni superficiali e limita il rischio di progressione, ma comporta un aumento della rugosità dello smalto e richiede una gestione combinata con sbiancamento o agenti remineralizzanti per ottimizzare l’estetica (15).
Nonostante le numerose strategie preventive e terapeutiche, la letteratura evidenzia come la compliance del paziente rappresenti il fattore più determinante nel controllo delle WSL. Studi longitudinali mostrano che il primo semestre di trattamento è cruciale per l’adozione di corrette abitudini igieniche, e la mancata adesione a programmi educativi, integratori fluorurati o trattamenti professionali può vanificare l’efficacia degli interventi.
Infine, emerge chiaramente che la gestione delle WSL richiede un approccio integrato e personalizzato, che combini interventi di prevenzione chimica e fisica, monitoraggio diagnostico avanzato e supporto comportamentale continuo. La letteratura sottolinea anche la necessità di ulteriori studi clinici a lungo termine, soprattutto per valutare l’efficacia combinata dei nuovi agenti biomimetici, come nano-HAP e peptide autoassemblanti P11-4, e per definire protocolli terapeutici standardizzati per i pazienti ortodontici ad alto rischio.
CONCLUSIONI
Le lesioni da macchie bianche rappresentano una delle complicanze più frequenti e rilevanti associate alla terapia ortodontica fissa. La loro insorgenza è determinata dall’interazione complessa tra fattori locali, come l’accumulo di placca e le difficoltà nell’igiene orale intorno agli apparecchi ortodontici, e fattori sistemici legati alla suscettibilità individuale, alla composizione della saliva e alla resistenza intrinseca dello smalto alla demineralizzazione. La letteratura esaminata evidenzia come le WSL possano svilupparsi precocemente, già nelle prime settimane di terapia, con una progressione che tende a stabilizzarsi solo se si interviene con strategie preventive adeguate, sia di tipo chimico sia comportamentale.
L’analisi degli studi conferma che, nonostante l’evoluzione dei materiali ortodontici e delle tecniche preventive, la prevalenza delle WSL rimane elevata. La variabilità riportata tra il 2% e il 97% negli studi clinici riflette differenze metodologiche, sensibilità diagnostica e caratteristiche della popolazione studiata. In particolare, le tecniche diagnostiche avanzate come QLF e DIAGNOpen hanno rivelato lesioni sottili non evidenti alla sola ispezione visiva, suggerendo che le WSL siano spesso sottostimate nella pratica clinica convenzionale. Inoltre, i denti mascellari, soprattutto incisivi laterali e canini superiori, risultano maggiormente predisposti, sottolineando come la conformazione anatomica e la posizione delle staffe contribuiscano alla suscettibilità locale.
Le strategie preventive chimiche, tra cui fluoruri topici, vernici professionali, RMGI e agenti biomimetici come CPP-ACP, nano-idrossiapatite e vetro bioattivo, hanno dimostrato di ridurre la progressione delle WSL e favorire la remineralizzazione dello smalto superficiale e sottostante. L’impiego di fluoruri topici e vernici al fluoro professionali ha mostrato una significativa diminuzione della demineralizzazione, ma la loro efficacia è strettamente correlata alla frequenza di applicazione, alla compliance del paziente e alla tempestività dell’intervento. Gli agenti biomimetici, in particolare CPP-ACP e nano-HAP, hanno introdotto una dimensione rigenerativa, consentendo non solo la prevenzione della progressione della lesione, ma anche il ripristino di micro-durezza e struttura estetica dello smalto, soprattutto se integrati con l’uso del fluoro.
Tecniche micro-invasive come la micro-abrasione e l’infiltrazione di resina offrono soluzioni complementari, particolarmente utili nei casi in cui la remineralizzazione spontanea o chimica non sia sufficiente a ripristinare l’estetica e la funzione dello smalto. L’infiltrazione di resina riduce la porosità e maschera visivamente le WSL, mentre la micro-abrasione rimuove lo strato superficiale demineralizzato, favorendo un miglioramento estetico immediato, benché limitato alle lesioni superficiali. Tuttavia, entrambi gli approcci richiedono un’attenta valutazione clinica e un’abilità tecnica significativa, poiché la profondità e la gravità delle lesioni condizionano l’esito del trattamento.
Nonostante i progressi tecnologici e l’ampia disponibilità di agenti remineralizzanti, la compliance del paziente rimane il fattore determinante per la prevenzione delle WSL. La letteratura concorda sul fatto che il successo terapeutico dipende dalla combinazione tra educazione del paziente, controllo dietetico, applicazione regolare di fluoruri e supporto professionale costante, soprattutto durante i primi sei mesi di trattamento ortodontico, periodo critico per l’insorgenza delle WSL. La motivazione del paziente, la supervisione degli operatori sanitari e la personalizzazione delle strategie preventive costituiscono pertanto il fulcro della gestione clinica efficace.
Infine, le evidenze attuali sottolineano la necessità di ulteriori studi clinici a lungo termine per validare l’efficacia combinata dei nuovi approcci biomimetici, come nano-HAP e peptide autoassemblanti P11-4, e per definire protocolli terapeutici standardizzati per pazienti ortodontici ad alto rischio. L’integrazione di strumenti diagnostici sensibili, interventi chimici mirati e tecniche micro-invasive può costituire un modello di gestione completa e personalizzata, in grado di ridurre significativamente l’incidenza delle WSL e di migliorare l’esito estetico e funzionale della terapia ortodontica.
In sintesi, la gestione delle WSL richiede un approccio multidimensionale e preventivo, incentrato sulla prevenzione primaria attraverso l’educazione del paziente, sull’uso mirato di agenti chimici e biomimetici e sull’impiego di tecniche micro-invasive per le lesioni persistenti. Solo una strategia integrata, che combini prevenzione, intervento precoce e monitoraggio clinico continuativo, può garantire un controllo efficace delle lesioni post-ortodontiche, riducendo il rischio di progressione verso carie clinicamente significative e preservando l’estetica dentale a lungo termine.
1. Lopes PC, Carvalho T, Gomes ATPC, Veiga N, Blanco L, Correia MJ, Mello-Moura ACV. White spot lesions: diagnosis and treatment - a systematic review. BMC Oral Health. 2024 Jan 9;24(1):58. doi: 10.1186/s12903-023-03720-6. PMID: 38195439; PMCID: PMC10775501.
2. Lazar L, Vlasa A, Beresescu L, Bud A, Lazar AP, Matei L, Bud E. White Spot Lesions (WSLs)-Post-Orthodontic Occurrence, Management and Treatment Alternatives: A Narrative Review. J Clin Med. 2023 Feb 28;12(5):1908. doi: 10.3390/jcm12051908. PMID: 36902696; PMCID: PMC10003622.
3. Shankarappa S, Burk JT, Subbaiah P, Rao RN, Doddawad VG. White spot lesions in fixed orthodontic treatment: Etiology, pathophysiology, diagnosis, treatment, and future research perspectives. J Orthod Sci. 2024 May 8;13:21. doi: 10.4103/jos.jos_205_23. PMID: 38784071; PMCID: PMC11114457.
4. Cosma LL, Şuhani RD, Mesaroş A, Badea ME. Current treatment modalities of orthodontically induced white spot lesions and their outcome - a literature review. Med Pharm Rep. 2020 Jan;92(1):25-30. doi: 10.15386/cjmed-1090. Epub 2019 Jan 15. PMID: 30957083; PMCID: PMC6448498.
5. Bisht S, Khera AK, Raghav P. Lesioni da macchie bianche durante la terapia ortodontica con allineatore trasparente: una revisione dell'ambito. J Orthod Sci. 2022 4 maggio;11:9. doi: 10.4103/jos.jos_170_21. PMID: 35754408; PMCID: PMC9214451.
6. Consoli Senno MV, Robles Ruíz JJ. Características de las lesiones de mancha blanca asociadas al tratamiento de ortodoncia: una revisión (Caratteristiche delle lesioni delle macchie bianche associate al trattamento ortodontico: una revisione). Rev Cient Odontol (Lima). 2023 26 settembre;11(3):e168. Spagnolo. doi: 10.21142/2523-2754-1103-2023-168. PMID: 38287997; PMCID: PMC10809967.
7. Al-Blaihed D, El Meligy O, Baghlaf K, Aljawi RA, Abudawood S. Lesioni di macchie bianche in ortodonzia fissa: una revisione della letteratura su eziologia, prevenzione e trattamento. Cureus. 2024 29 luglio;16(7):e65679. doi: 10.7759/cureus.65679. PMID: 39205762; PMCID: PMC11356355.
8. Xie Z, Yu L, Li S, Li J, Liu Y. Comparison of therapies of white spot lesions: a systematic review and network meta-analysis. BMC Oral Health. 2023 Jun 1;23(1):346. doi: 10.1186/s12903-023-03076-x. PMID: 37264364; PMCID: PMC10233982.
9. Bourouni S, Dritsas K, Kloukos D, Wierichs RJ. Efficacy of resin infiltration to mask post-orthodontic or non-post-orthodontic white spot lesions or fluorosis - a systematic review and meta-analysis. Clin Oral Investig. 2021 Aug;25(8):4711-4719. doi: 10.1007/s00784-021-03931-7. Epub 2021 Jun 9. PMID: 34106348; PMCID: PMC8342329.
10. Ibrahim DFA, Venkiteswaran A, Hasmun NN. Esthetic Effects and Color Stability of Resin Infiltration on Demineralized Enamel Lesions: A Systematic Review. J Int Soc Prev Community Dent. 2023 Aug 30;13(4):273-286. doi: 10.4103/jispcd.JISPCD_29_23. PMID: 37876578; PMCID: PMC10593370.
11. Sonesson M, Twetman S. Prevention of white spot lesions with fluoride varnish during orthodontic treatment with fixed appliances: a systematic review. Eur J Orthod. 2023 Sep 18;45(5):485-490. doi: 10.1093/ejo/cjad013. PMID: 37032523; PMCID: PMC10505687.
12. El Helou M, Chakar S, Nicolas E, Estephan E, Cuisinier F, Barthélemi S. Can Orthodontic Adhesive Systems Inhibit the Formation and Development of White Spot Lesions During Fixed Orthodontic Treatment? A Systematic Review. J Adhes Dent. 2024 Oct 14;26:241-252. doi: 10.3290/j.jad.b5781299. PMID: 39397759; PMCID: PMC11748040.
13. Simon LS, Dash JK, U D, Philip S, Sarangi S. Management of Post Orthodontic White Spot Lesions Using Resin Infiltration and CPP-ACP Materials- A Clinical Study. J Clin Pediatr Dent. 2022 Jan 1;46(1):70-74. doi: 10.17796/1053-4625-46.1.12. PMID: 35311975.
14. Weyland MI, Jost-Brinkmann PG, Bartzela T. Management of white spot lesions induced during orthodontic treatment with multibracket appliance: a national-based survey. Clin Oral Investig. 2022 Jul;26(7):4871-4883. doi: 10.1007/s00784-022-04454-5. Epub 2022 Mar 25. PMID: 35338421; PMCID: PMC8956138.
15. Gudeleviciute I, Spaicyte N, Migoniene I, Vasiliauskas A. White spot lesions risk management prior and during the orthodontic treatment. Stomatologija. 2023;25(2):39-46. PMID: 39072694.












