INTRODUZIONE
La xerostomia è una sensazione soggettiva e molto personale di mancanza di saliva. L’eziologia della xerostomia è da attribuire a diversi fattori, quali: ridotta riserva funzionale fisiologica determinata dall’età avanzata, malattie sistemiche come, ad esempio, sindrome di Sjogren, diabete mellito, artrite reumatoide, lupus eritematoso sistemico, sarcoidosi, menopausa, depressione, infezione da HIV e HCV, farmaci appartenenti a varie categorie principalmente diuretici, antipertensivi, antidepressivi, benzodiazepine e, non ultima, la radioterapia nel distretto testa-collo (1, 2).
La radioterapia si basa sul principio d’indirizzare la radiazione ionizzante (principalmente raggi g) sulle cellule cancerogene per danneggiarne il DNA e così impedirne la replicazione. L’obiettivo che la radioterapia si prefigge è di ottenere la totale o parziale distruzione della neoplasia, senza indurre alterazioni gravi e irreversibili ai tessuti circostanti, che comunque inevitabilmente vengono coinvolti nel trattamento radiante. La dose del trattamento settimanale d’irradiazione non deve superare i 10 Gray. Generalmente l’irradiazione avviene quotidianamente o per cicli settimanali con pause nel fine settimana e la dose varia in base alle necessità cliniche. Nei casi di trattamenti radicali la dose tipica fornita ai tumori epiteliali solidi varia dai 50 ai 70 Gray o più, per i linfomi le dosi sono pari a 20-40 Gy, suddivisi in frazioni quotidiane (3). A livello del cavo orale, le possibili complicanze incontro a cui può andare il paziente radiotrattato nel distretto testa-collo sono legate al danno ottenuto dalla radiazione ionizzante che, come già detto, colpirà sia le cellule anomale che quelle sane. Le possibili complicanze sono: atrofia dei tessuti molli, carie destruenti, osteoradionecrosi, disfunzioni delle ghiandole salivari, mucositi, alterazione del gusto, infezioni batteriche, fungine e virali. La maggior parte di queste patologie è una conseguenza del danno arrecato alle ghiandole salivari che, pertanto, non riescono più a svolgere le proprie funzioni correttamente. Come sappiamo, la saliva governa l’omeostasi dell’ecosistema orale e un danno alle ghiandole salivari ridurrà la produzione di saliva e, di conseguenza, i potenziali di difesa della cavità orale. Alla ridotta secrezione salivare seguirà una ridotta protezione fisico-chimica della mucosa e una ridotta presenza di enzimi e immunoglobuline, determinando quindi un’alterazione dell’equilibrio dell’ecosistema orale, che influirà drasticamente sulla qualità di vita del paziente.
L’intensità del processo degenerativo a livello delle ghiandole salivari è legata al tipo di ghiandola colpita, al tempo e alla dose di radiazione somministrata, che a basse dosi darà luogo ad apoptosi, mentre ad alte dosi a necrosi. I dati relativamente ai tempi per il ripristino della funzione ghiandolare dopo la radioterapia sono controversi; è possibile assistere ad una parziale ripresa dopo 6-18 mesi dalla radioterapia se la dose cumulativa irradiata alle ghiandole salivari non è troppo alta (24-26 Gy). Per le alte dosi (> 30 Gy) l’iposalivazione è irreversibile o semipermanente. Clinicamente osserveremo: diminuzione della produzione salivare del 50% e saliva più densa e schiumosa per il maggior contenuto di mucina (maggiore danno alle ghiandole mucose). Variazioni qualitative riguarderanno una diminuzione del pH salivare, che avviene dopo un paio di settimane di radioterapia, in seguito a una diminuzione della concentrazione di ioni bicarbonato per il danno prodotto dalle radiazioni agli acini ghiandolari e alterazione del potere tampone della saliva con sostanziale diminuzione dopo un mese e mezzo dalla radioterapia. In seguito al danno arrecato, le ghiandole salivari non irradiate andranno incontro ad un’iperplasia compensatoria (3-8).
Dato che in questi pazienti vengono a mancare tutte le funzioni salivari, è necessario che il cavo orale presenti la minor carica batterica possibile. La saliva regola la colonizzazione della flora microbica, ricoprendo tutte le superfici con le sue proteine (9) e per questo a una ridotta produzione salivare si associa molto frequentemente un incremento di carie e di sofferenza mucosa. Un’altra funzione che viene a mancare è la clearance salivare, cioè l’azione di lavaggio della saliva, efficace grazie alla presenza di acqua e sali minerali che passano tra i denti asportando eventuali residui di cibo. Inoltre, viene a mancare l’effetto di protezione verso microrganismi introdotti col cibo a causa della minor presenza dell’agente antibatterico chiamato lisozima, la cui azione protettiva è potenziata dalla presenza d’immunoglobuline, anche queste carenti in assenza di saliva. Questi soggetti hanno anche una quasi nulla capacità remineralizzante della saliva, di cui sono responsabili un gruppo di proteine stabilizzatrici quali ricordiamo: la steatine, la cistina, l’istamina e le proteine ricche di prolina (PRP). È assente, infine, la funzione tampone grazie alla quale le strutture mineralizzate dei denti possono resistere all’effetto demineralizzante del metabolismo acido della flora cariogena. L’effetto tampone della saliva si esplica attraverso un aumento del flusso salivare, aumento del pH e del contenuto di bicarbonato nella saliva stessa. Il bicarbonato si diffonde all’interno della placca, tamponando gli acidi presenti e aumentando il tempo a disposizione dei sali minerali per esplicare la loro azione remineralizzante nei confronti delle lesioni cariose iniziali (4). Tutto ciò, però, non può avvenire in uno stato di iposalivazione, per questo motivo, oltre ad aiutare i pazienti consigliando loro l’uso di uno stimolatore salivare in grado di alleviare segni e sintomi dell’iposalivazione, dobbiamo anche programmare una serie di sedute di igiene orale in modo da poter tenere continuamente monitorato il loro indice di placca e la loro compliance (10).
Lo scopo del presente lavoro è valutare l’efficacia di uno stimolatore salivare (Proxident AKTIV, Biopharm) nel trattamento dell’iposalivazione e della xerostomia post radio e chemioterapia, delineando delle linee guida d’igiene orale per tali pazienti in modo da ottenere un ambiente orale sano e stabile nel tempo al fine di migliorare la loro qualità di vita.
MATERIALI E METODI
Per lo studio sono stati reclutati 40 pazienti adulto–geriatrici (range di età: 40-80 anni) provenienti dal reparto di Radioterapia dell’Ospedale San Gerardo di Monza, dove erano stati precedentemente sottoposti a uno o più cicli di radioterapia, eventualmente associata a chemioterapia e/o intervento chirurgico, in seguito a diagnosi di neoplasia nel distretto testa-collo.
A tutti i soggetti è stata effettuata la prima seduta di igiene orale, in cui è stata effettuata la raccolta dei dati anamnestici, con firma del consenso informato, l’esame obiettivo con la valutazione radiografica mediante ortopantomografia, sondaggio parodontale, misurazione dell’indice di placca con eritrosina o fluorescina secondo il metodo di O’Leary e motivazione ed istruzione all’igiene orale quotidiana.
La seconda seduta è stata fissata a una settimana dalla prima e si è proceduto a igiene orale professionale e levigatura radicolare nel caso il paziente fosse affetto da parodontopatia.
Durante la terza seduta (T0), eseguita a una settimana dalla seconda, è stato eseguito il primo test salivare. La misurazione dei parametri salivari è stata effettuata usando il “Saliva-Check Buffer” kit (GC Italia) (Fig. 1).
Al termine della terza seduta al paziente è stato consegnato lo stimolatore salivare Proxident AKTIV (Biopharm) (Fig. 2), nel caso fosse inserito nel gruppo studio, o il placebo, nel caso il paziente appartenesse al gruppo controllo.

Ad entrambi i gruppi è stato raccomandato di utilizzare il prodotto 4/5 volte al giorno o secondo necessità.
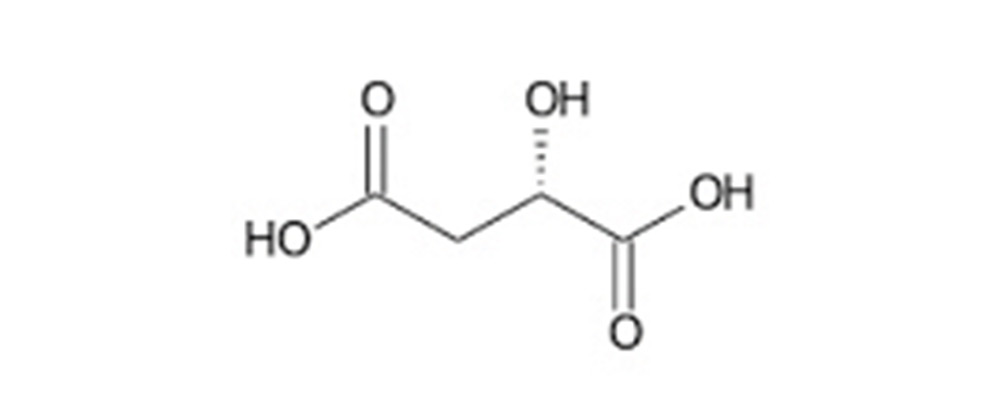
Lo stimolatore salivare contiene acido malico (Fig. 3), che è in grado di stimolare i recettori muscarinici delle ghiandole salivari, inducendo sia la ripresa della secrezione che un aumento del flusso salivare, con conseguente riduzione della xerostomia (4, 5, 6).
La quarta seduta (T1) è stata eseguita a 3 mesi dalla terza, ai pazienti è stato riconsegnato il prodotto (nel caso il precedente fosse stato usato tutto), sono stati valutati i parametri salivari, mediante l’uso del test salivare, ed è stata eseguita la seconda seduta di igiene orale professionale con raccolta dell’indice di placca (metodo di O’Leary).
La quinta seduta (T2) è stata eseguita a 3 mesi dalla terza, i parametri salivari sono stati nuovamente valutati mediante l’uso del “saliva check BUFFER” kit ed è stata eseguita la terza seduta di igiene orale professionale con raccolta dell’indice di placca (metodo O’Leary) (Fig. 4-9). Inoltre sono stati raccolti i giudizi di gradimento da parte dei pazienti.
RISULTATI E DISCUSSIONE
Dai risultati ottenuti si osservano benefici significativi per tutto il periodo della sperimentazione. I miglioramenti subiscono un rallentamento a partire dal T1, la capacità tampone e il pH registrano un miglioramento inferiore rispetto agli altri parametri (idratazione, quantità, consistenza) presi in considerazione, poiché per tutto il periodo della sperimentazione è stato utilizatto un prodotto contenente acido malico il quale, essendo un acido, ha influito negativamene sul pH e la capacità tampone della saliva analizzata. In merito alla variazione della consistenza salivare e l’andamento della quantità, entrambi i valori dipendono dalle abitudini alimentari e dalla vita sociale del paziente, che sono variabili e non registrabili durante il periodo della sperimentazione. Si può affermare che i risultati, comunque, sono significativi dato che il p-value dell’esame statistico non superano mai lo 0,05 e i valori finali sono sempre migliori rispetto al tempo T0.
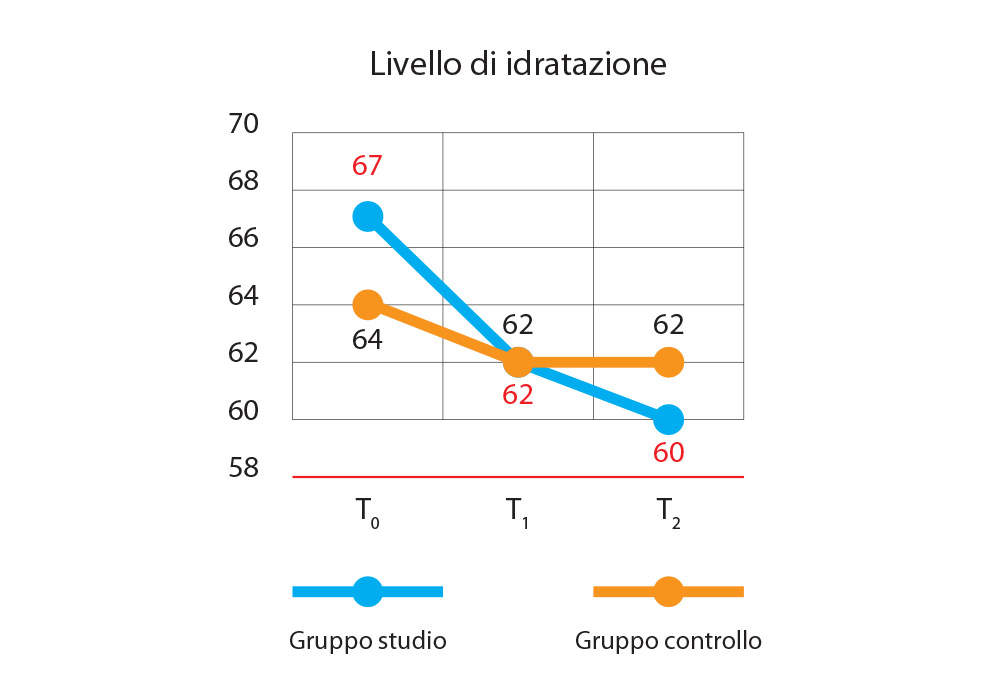
Dalla figura 4 è possibile osservare che vi è un forte miglioramento del livello di idratazione nel gruppo studio, miglioramento che subisce un rallentamento a partire dal T1. Nel gruppo controllo si osserva un miglioramento meno significativo rispetto al gruppo studio e, dopo T1, non si registra alcun miglioramento del livello di idratazione, che rimane stabile fino a T2.
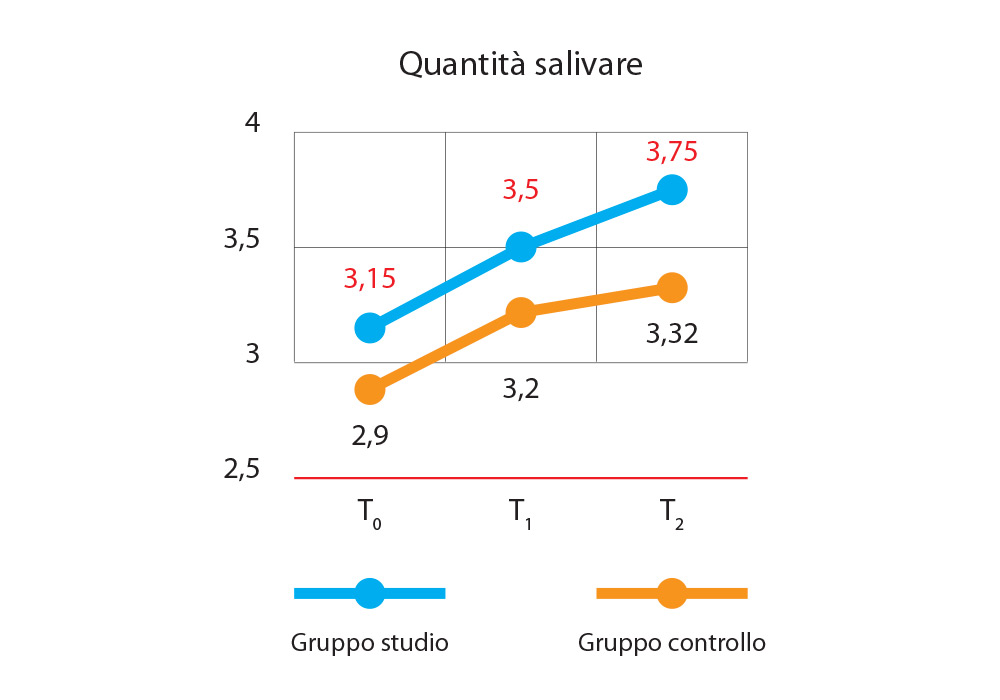
Dalla figura 5 è possibile osservare che vi è un forte aumento della quantità di saliva prodotta sotto stimolazione sia nel gruppo studio che nel gruppo controllo, miglioramento che si osserva per tutta la durata dello studio. Il miglioramento più consistente si registra nel gruppo studio: si parte da una quantità di 3,15 ml, rilevata a T0, fino ad arrivare al valore di 3,75 ml rilevato a T2.
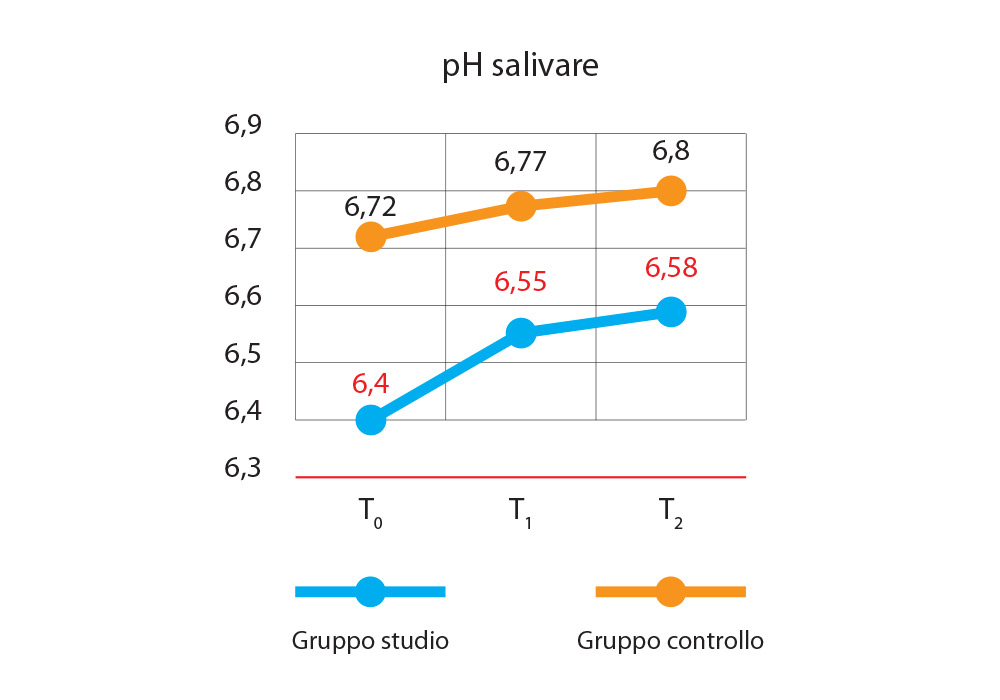
Nella figura 6 si può osservare come l’andamento del pH, nel gruppo studio sia in netta salita al tempo T1, per poi subire un considerevole rallentamento a T2. Questo rallentamento è riconducibile alla presenza di acido malico nello stimolatore salivare. Nel gruppo controllo l’andamento del pH orale presenta un considerevole miglioramento da T0 a T1, che subisce, anche in questo caso, un considerevole rallentamento a T2.
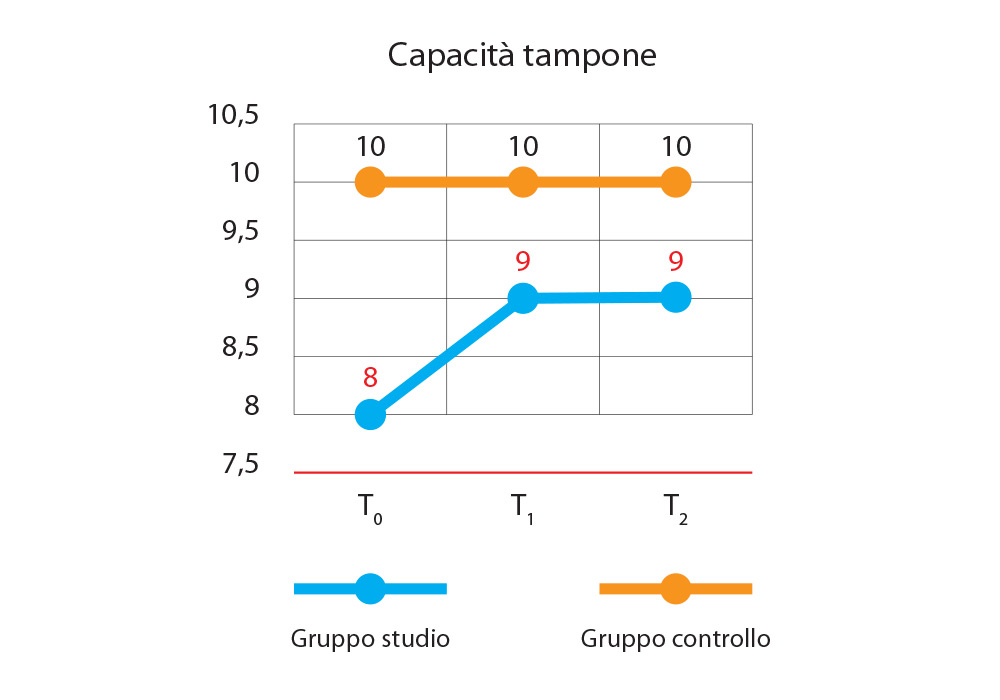
La capacità tampone della saliva (Fig. 7) dei pazienti del gruppo di studio registra un miglioramento a T1, ma la presenza di acido malico nello stimolatore salivare determina una stasi di tale miglioramento fino a T2. L’andamento della capacità tampone nel gruppo controllo rimane invece costante per tutto il periodo della ricerca.
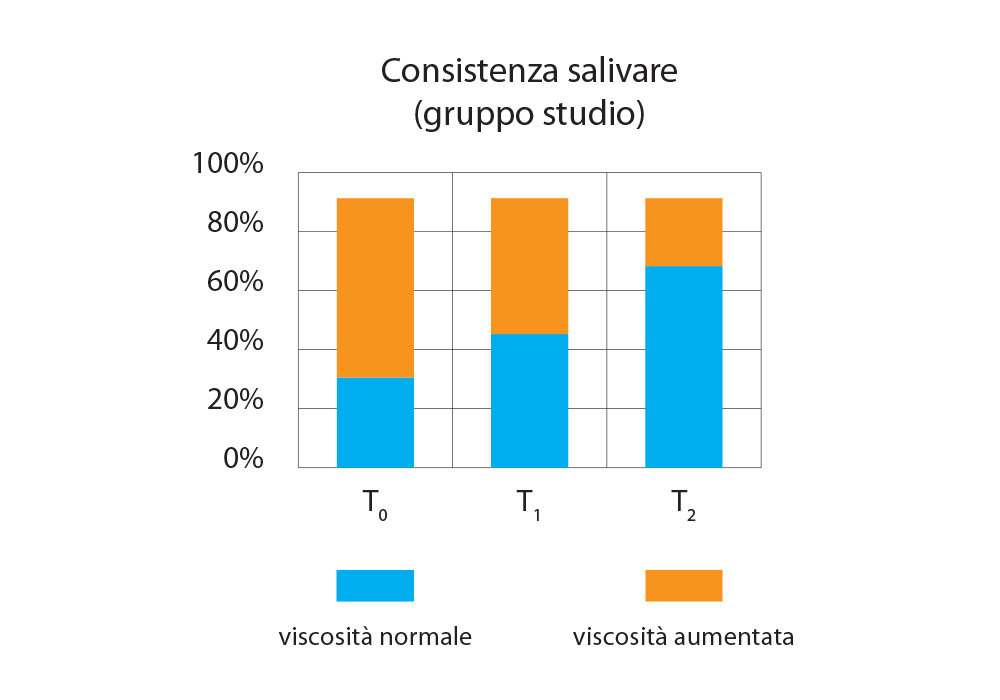
Il grado di viscosità della saliva del gruppo di studio (Fig. 8) subisce un notevole miglioramento durante il periodo della sperimentazione, portando il 74% dei pazienti ad un livello di viscosità salivare normale.
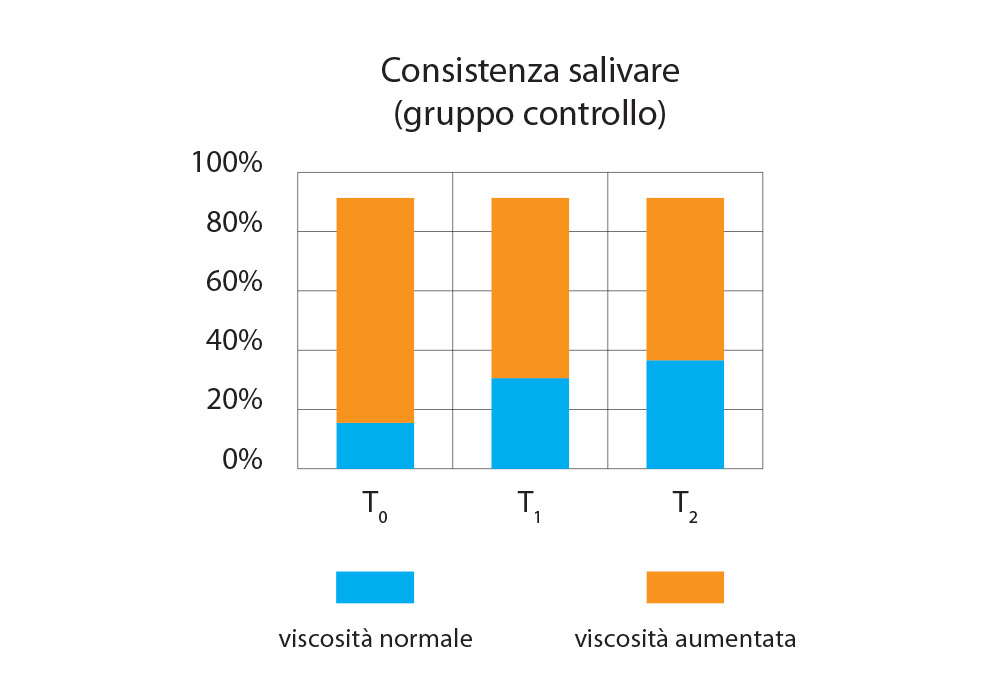
Il grado di viscosità della saliva del gruppo controllo (Fig. 9) presenta un leggero miglioramento a T1, miglioramento che rallenta ulteriormente a T2, portando solo il 43% dei pazienti a una viscosità normale.
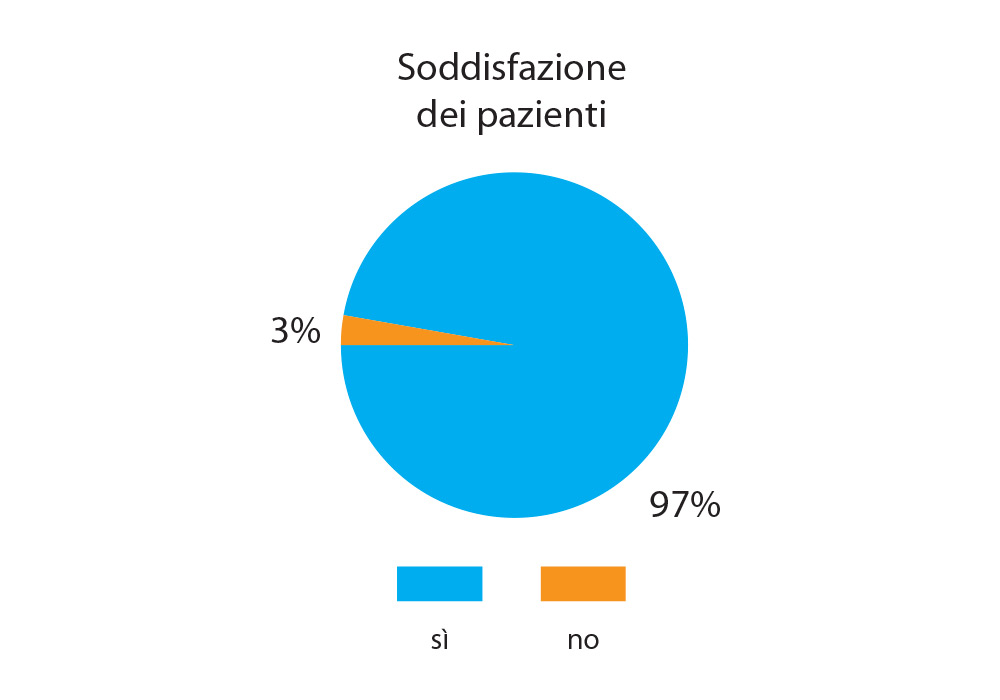
Dalle interviste effettuate ai pazienti del gruppo studio si evince che dopo l’utilizzo dello stimolatore salivare hanno avuto un beneficio sia a livello fisico che psicologico e la saliva è aumentata significativamente. I pazienti che in precedenza utilizzavano dei sostituti salivari, in genere, ne riducevano l’uso fino ad abbandonarli del tutto data la scarsa praticità del prodotto. Lo stimolatore salivare, invece, garantisce una saliva con una buona consistenza prodotta naturalmente, questo contribuisce a migliorare lo stato psicologico del paziente e ne incentiva l’utilizzo. Il riscontro positivo è pari al 97% dei pazienti, mentre solo il 3% non è soddisfatto perché non ha notato un oggettivo miglioramento (Fig. 10).
CONCLUSIONI
Dalle analisi condotte e dai risultati ottenuti, viene messa in evidenza l’efficacia degli stimolatori salivari nel trattamento dell’iposalivazione e della xerostomia. Si osservano particolari benefici per tutto il periodo della sperimentazione.
L’igienista dentale deve prendersi cura dello stato di salute del cavo orale dei pazienti oncologici presentanti iposalivazione, motivandoli a una corretta igiene orale e a un costante e corretto uso dei presidi di igiene orale domiciliare e dei prodotti specifici, avendo come obiettivo primario il suo completo benessere dal punto di vista sia fisico che psichico. Il messaggio da trasmettere al paziente consiste nel fargli comprendere come l’iposalivazione rappresenti un fattore di rischio per il cavo orale e l’intero organismo, per questo è importante motivarlo al controllo continuo della salute orale in tutte le sue sfaccettature. Possiamo quindi concludere dicendo che sedute di igiene orale professionale, insieme alla compliance del paziente e al costante utilizzo dello stimolatore salivare “Proxident AKTIV”, possono permettere di mantenere il successo a lungo termine degli obiettivi raggiunti in precedenza garantendo al paziente uno stato di salute psichico e fisico aumentandone la qualità di vita.
- McDonald E et al. Dry mouth: diagnosing and treating its multiple causes. Geriatrics April 1991; 46(3):61-3.
- Möller P, Perrier M, Ozsahin M, Monnier P. A prospective study of salivary gland function in patients undergoing radiotherapy for squamous cell carcinoma of the oropharynx. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2004 Feb;97(2):173-89. link: http://www.oooojournal.net/article/S1079-2104(03)00473-6/abstract
- Sreebny LM, Valdini A. Xerostomia. A neglected symptom. Arch Intern Med 1987 Jul;147(7):1333-7.
- Levendag PC et al. Local tumor control in radiotherapy of cancer in the head and neck. Am J Clin Oncol 1996; 19: 469-477.
- Laramore GE (Ed.). Radiation therapy of head and neck cancer. Springer-Verlag: Berlin Heidelberg; 1989.
- Navazesh M, Christensen C, Brightman V. Clinical criteria for the diagnosis of salivary gland hypofunction. J Dent Res 1992 Jul;71(7):1363-9.
- Gómez-Moreno G, Aguilar-Salvatierra A, Guardia J, Uribe-Marioni A, Cabrera-Ayala M, Delgado-Ruiz RA, Calvo-Guirado JL. The efficacy of a topical sialogogue spray containing 1% malic acid in patients with antidepressant-induced dry mouth: a double-blind, randomized clinical trial. Depress Anxiety 2013 Feb;30(2):137-42.
- Gómez-Moreno G, Guardia J, Aguilar-Salvatierra A, Cabrera-Ayala M, Maté-Sánchez de-Val JE, Calvo-Guirado JL. Effectiveness of malic acid 1% in patients with xerostomia induced by antihypertensive drugs. Med Oral Patol Oral Cir Bucal 2013 Jan 1;18(1):e49-55.
- Tabak LA. Structure and function of human salivary mucins. Crit Rev Oral Biol Med. 1990;1(4):229-34. Trovi il testo completo al link: http://cro.sagepub.com/content/1/4/229.long
- Shiboski, C.H., Hodgson, T.A., Ship, J.A. et al, “Management of salivary hypofunction during and after radiotherapy” Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007;103:S66.e1–S66.e19. Abstract link: http://www.oooojournal.net/article/S1079-2104(06)00875-4/pdf