Sulla base delle numerose evidenze scientifiche e della continua ricerca sulla correlazione tra patologie sistemiche e malattia parodontale, lo studio è volto a valutare le conoscenze tra medici di medicina generale e la loro disponibilità alla collaborazione con gli odontoiatri, al fine di intervenire riguardo le conseguenze tra la salute del cavo orale e la salute generale in termini di prevenzione primaria e secondaria.
È stato realizzato un questionario da sottoporre ai medici di base vista l’ importanza che questa categoria riveste nella cura della popolazione.
Dall’analisi delle risposte emerge che circa il 64% dei medici rispondenti è poco informato riguardo alla malattia parodontale: sebbene il 75,6% la consideri come un fattore di rischio per la salute generale del paziente, solo la metà circa considera l’associazione tra malattia parodontale e malattia sistemica come un’associazione moderata.
INTRODUZIONE
Le malattie parodontali sono le condizioni più comuni di cui soffre la popolazione Europea, ma sono tra le meno riconosciute. Otto persone su dieci di età superiore ai 35 anni presentano un disturbo gengivale. Nei paesi occidentali la parodontite colpisce il 47% dei soggetti con più di 35 anni e il 60% sopra i 65 anni, rappresentando a livello planetario la sesta patologia più diffusa al mondo (1). Già soltanto per l’impatto epidemiologico, oltre che per gli effetti distruttivi sul cavo orale, a noi ben noti, la gravità della diffusione di tale patologia rende necessario tenere alta la nostra soglia di attenzione. Gli effetti della parodontite vanno al di là del cavo orale, poiché si determina una disseminazione per via ematogena dei batteri, dei loro prodotti e dei mediatori dell’infiammazione che si sono originati nei tessuti parodontali ammalati. Con diversi livelli di evidenza, è stata stabilita l’associazione tra malattia parodontale e malattie cardiovascolari, diabete, artrite reumatoide, esiti di gravidanza e malattie respiratorie (2,3). I batteri patogeni che causano la parodontite sono in grado di penetrare all’interno dei tessuti gengivali e da lì entrare nel circolo ematico e/o produrre una intensa risposta infiammatoria locale con riflessi sistemici. In questo modo, possono provocare patologie più o meno serie anche in organi o apparati lontani da quello di partenza. Chi soffre di parodontite ha valori di granulociti neutrofili circolanti e parametri infiammatori sistemici, come la proteina C reattiva, elevati rispetto alle persone sane. In particolare, quest’ultimo parametro è un ottimo predittore per lo sviluppo di malattie ischemiche, aterosclerosi e imperfetto controllo metabolico del diabete. Nell’eziopatogenesi della parodontite si attribuisce grande importanza non solo agli stili di vita non corretti, come fumo e cattive abitudini di igiene orale, ma anche ad altri fattori, come la suscettibilità individuale su base genetica e la presenza di patologie sistemiche che possono accentuare gli effetti destruenti specifici (2-5). Nella parodontite, il normale equilibrio tra l’azione della placca batterica dentale e le difese immunitarie è alterato e porta ad un’imperfetta regolazione della risposta infiammatoria con conseguente aumento della distruzione del parodonto marginale.

 L’igienista dentale ha un ruolo importante da condividere con il team composto da tutte le figure mediche e paramediche che ruotano intorno a questi pazienti, non solo al fine di gestire tali pazienti, ma anche per saper riconoscere segni e sintomi orali di tali patologie, specie se ancora non diagnosticate o poco controllate. Il ruolo dell’igienista dentale è informare il paziente del rischio aumentato di infezioni del cavo orale e della correlazione tra le patologie e attuare un percorso motivazionale personalizzato per ogni paziente per il trattamento e la gestione delle lesioni del cavo orale associate a ciascuna patologia e migliorare l’igiene orale domiciliare. Essendo quindi la sollecitazione a un intervento multidisciplinare, abbiamo voluto indagare le conoscenze dei medici di medicina generale sulle correlazioni tra alcune patologie sistemiche e la malattia parodontale, e la loro disponibilità alla collaborazione con gli odontoiatri, al fine di intervenire riguardo alle conseguenze tra la salute del cavo orale e la salute generale in termini di prevenzione primaria e secondaria. Per tale scopo è stato sviluppato un questionario rivolto ai medici di base.
L’igienista dentale ha un ruolo importante da condividere con il team composto da tutte le figure mediche e paramediche che ruotano intorno a questi pazienti, non solo al fine di gestire tali pazienti, ma anche per saper riconoscere segni e sintomi orali di tali patologie, specie se ancora non diagnosticate o poco controllate. Il ruolo dell’igienista dentale è informare il paziente del rischio aumentato di infezioni del cavo orale e della correlazione tra le patologie e attuare un percorso motivazionale personalizzato per ogni paziente per il trattamento e la gestione delle lesioni del cavo orale associate a ciascuna patologia e migliorare l’igiene orale domiciliare. Essendo quindi la sollecitazione a un intervento multidisciplinare, abbiamo voluto indagare le conoscenze dei medici di medicina generale sulle correlazioni tra alcune patologie sistemiche e la malattia parodontale, e la loro disponibilità alla collaborazione con gli odontoiatri, al fine di intervenire riguardo alle conseguenze tra la salute del cavo orale e la salute generale in termini di prevenzione primaria e secondaria. Per tale scopo è stato sviluppato un questionario rivolto ai medici di base.
 MATERIALI E METODI
MATERIALI E METODI
Per l’indagine è stata selezionata come popolazione la categoria dei medici di base perché grazie al continuo rapporto con l’assistito e la famiglia, rappresentano un punto di riferimento. Il loro ruolo permette di avere una visione globale del paziente e dei suoi bisogni, intercettando quelli che sono i fattori di rischio al fine di intervenire precocemente mediante l’informazione, l’educazione e la motivazione al cambiamento. È stato realizzato un questionario di 15 domande volte a indagare le conoscenze del medico sulle interazioni tra le patologie del cavo orale e le patologie sistemiche e l’attività di prevenzione svolta in tal senso e la necessità di controlli odontoiatrici in tali soggetti. Durante l’anno accademico 2020-21 è stato somministrato un questionario tramite Google Forms a un campione di 70 medici di medicina generale, composto da medici di medicina generale della provincia di Livorno e medici specializzandi in medicina di base dell’AOU di Siena, previo contatto diretto da parte degli autori.

 RISULTATI
RISULTATI
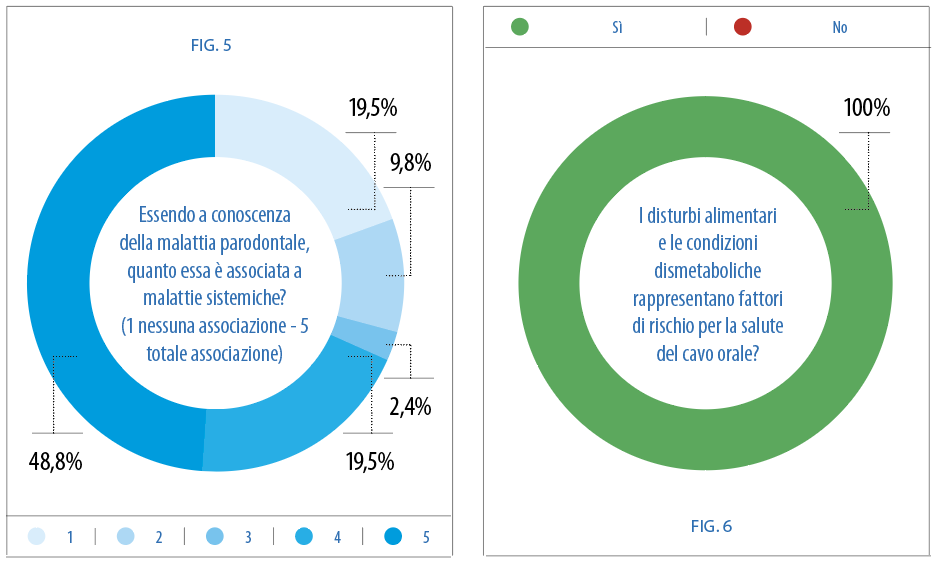
I moduli ritornati compilati in forma completa e corretta sono stati in totale 41; una scarsa adesione riconducibile al fatto che la ricerca è stata svolta in periodo di pandemia. Nelle figure da 1 a 15 sono riproposte le domande del questionario e le risposte date dai medici. Analizzando singolarmente ogni risposta proposta al questionario si riscontra che l’87,8% dei medici di base considerano la salute orale dei pazienti come un aspetto fondamentale della salute generale. Il 77,5% riconosce la malattia parodontale come una malattia cronica infiammatoria irreversibile che porta alla distruzione dell’apparato di supporto del dente, ma circa il 64% è poco informato a riguardo. Nonostante la scarsa informazione, dall’analisi risulta che la malattia parodontale viene considerata per il 75,6% come un fattore di rischio per la salute generale del paziente, di cui solo il 9,8% la riconosce con una totale associazione alle malattie sistemiche. Infatti su 41 medici circa la metà considera l’associazione tra malattia parodontale e malattia sistemica come un’associazione moderata (valore 3, su una scala da 1 a 5).
 Tutta la popolazione individuata valuta i disturbi alimentari e le condizioni dismetaboliche come fattori di rischio per la salute del cavo orale, ed il 57,5 % è al corrente della correlazione dose dipendente tra la malattia parodontale e il diabete mellito di tipo II. Nonostante tale prevalenza è comunque importante sottolineare che quasi la metà (42,5%) non conosce associazione dose dipendete tra le due malattie. Per quanto riguarda invece la correlazione tra malattia parodontale e malattie cardiovascolari, i risultati riportano che il 65% dei medici considerano la parodontite come un fattore di rischio per lo sviluppo di malattie arteriosclerotiche indipendentemente da altri fattori di rischio, come fumo, ipertensione, obesità eccetera.
Tutta la popolazione individuata valuta i disturbi alimentari e le condizioni dismetaboliche come fattori di rischio per la salute del cavo orale, ed il 57,5 % è al corrente della correlazione dose dipendente tra la malattia parodontale e il diabete mellito di tipo II. Nonostante tale prevalenza è comunque importante sottolineare che quasi la metà (42,5%) non conosce associazione dose dipendete tra le due malattie. Per quanto riguarda invece la correlazione tra malattia parodontale e malattie cardiovascolari, i risultati riportano che il 65% dei medici considerano la parodontite come un fattore di rischio per lo sviluppo di malattie arteriosclerotiche indipendentemente da altri fattori di rischio, come fumo, ipertensione, obesità eccetera.
Discussione
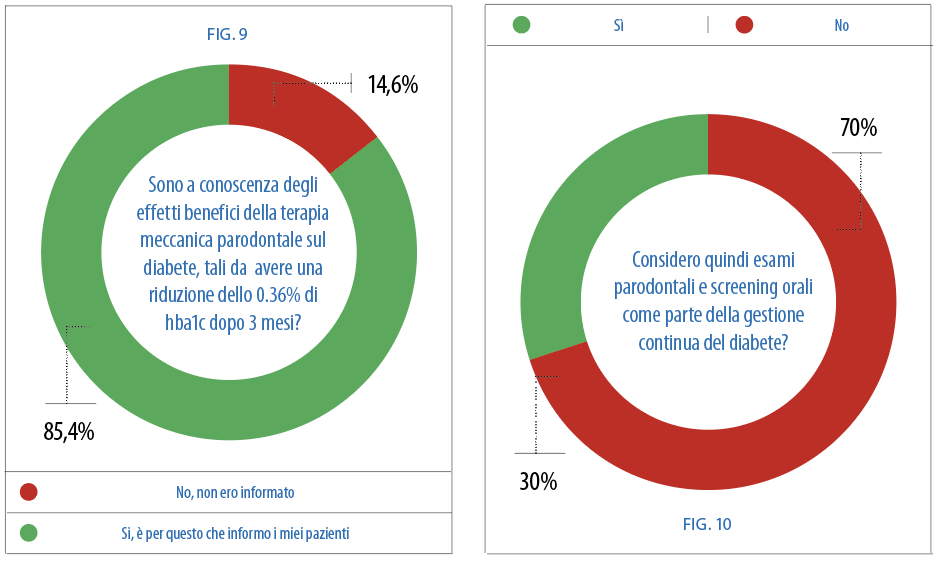
Dallo studio emerge, come intuibile, una scarsa considerazione di esami parodontali e screening orali come parte della gestione continua del diabete, dimostrata dal 70% dei medici intervistati. Nonostante sia ben riconosciuto il legame tra parodontopatia e diabete, è comunque importante sottolineare che quasi la metà (42,5%) degli intervistati non conosce l’associazione dose-dipendete tra le due malattie. Questo dato assume importanza alla luce del fatto che il 51,2% dei medici di base non informano il paziente diabetico che il suo controllo glicemico, se soffre di malattia parodontale, può essere difficile da gestire e può aumentare il rischio di andare incontro a complicanze diabetiche come malattie cardio vascolari o renali; pertanto non suggeriscono controlli odontoiatrici periodici. Un altro dato molto rilevante è che l’85,4% non conosce e non è informato degli effetti benefici della terapia meccanica parodontale sul diabete, tali da avere una riduzione dello 0,36% di HbA1c dopo i 3 mesi. Un altro dato rilevante, che sottolinea la scarsa prevenzione effettuata e la scarsa collaborazione tra professionisti è che il 53,7 % dei medici non suggerisce controlli odontoiatrici ai pazienti prima che essi si sottopongano a radio o chemioterapie. Il 73,2 %, però, dato contrastante con ciò che è stato riscontrato precedentemente, informa i pazienti degli eventuali effetti collaterali a carico del cavo orale a seguito della somministrazione di specifici farmaci , come bisfofonati, antipertensivi o antiepilettici, suggerendo di conseguenza visite odontoiatriche.
Prevenzione e trattamento della malattia parodontale nei pazienti con patologie sistemiche
È fondamentale che l’igienista dentale conosca e sappia gestire il corretto management dei paziente con patologie sistemiche e che sappia riconoscere segni e sintomi, a volte ancora non diagnosticate o poco controllate (esempio nel caso del diabete) , che possono manifestare segni anche nel cavo orale. Abbiamo quindi un ruolo importante da condividere con il team composto da tutte le figure mediche e paramediche che ruotano intorno a questi pazienti. Informare il paziente del rischio aumentato di infezioni del cavo orale e della correlazione tra le patologie (esempio: diabete-parodontite/ malattia cardiovascolare/parodontite). Attuare programmi educativi e motivazionali per ogni paziente al fine di migliorare l’ igiene orale domiciliare. Applicare protocolli personalizzati per la diagnosi, il trattamento e la gestione delle lesioni del cavo orale associate a ciascuna patologia. Per i pazienti diabetici é importante valutare l’anamnesi prima del trattamento, , con particolare attenzione al tipo e alla durata del diabete, la terapia diabetica applicata, la conferma dei valori di riferimento con particolare attenzione alla glicemia degli ultimi giorni. Può essere utile anche chiedere l’eventuale frequenza di crisi ipoglicemiche. Per i pazienti cardiovascolari, prima di iniziare i trattamenti l’igienista deve informarsi dell’avvenuta assunzione della profilassi antibiotica da parte del paziente , come stabilito dalle linee guida attuali, per ridurre il rischio di endocarditi. Quindi è necessario: Documentare un esame completo del cavo orale (valutazione parodontale, mappa completa della dentatura, valori di sanguinamento gengivale). Programmare la terapia causale e quella di mantenimento in relazione allo stato di salute orale e sistemico.
I pazienti affetti da malattia parodontale e da patologie sistemiche per mantenere un cavo orale in salute, devono affidarsi all’igiene professionale, ma è necessario anche, oltre ad una corretta igiene orale domiciliare, attenersi a uno stile di vita sano, avere quindi una dieta adeguatamente bilanciata, praticare attività fisica ed astenersi da abitudini viziate. L’intervento multidisciplinare è la chiave efficace per una buona riuscita nella medicina personalizzata. Il mondo dei medici di base, quello degli odontoiatri e degli igienisti dentali devono lavorare in simbiosi attraverso un’attenta fase diagnostica, preventiva e comunicativa con i pazienti, all’insegna della medicina personalizzata e centrata sul singolo individuo. Grazie alla collaborazione tra professionisti si potrebbe sviluppare quindi una metodologia di lavoro condivisa, affinché i pazienti affetti da patologie croniche/degenerative possano essere correttamente messi a conoscenza delle correlazioni con la parodontite così come quelli affetti da malattia parodontale possono essere avvertiti del rischio di sviluppare altre patologie. Questa duplice comunicazione può, di conseguenza, portare alla diminuzione delle forme gravi delle patologie associate alla parodontite, prevenirne l’evoluzione, e se possibile, l’insorgenza di delle patologie stesse come diabete, malattia cardiovascolare, artrite reumatoide e parodontite.
CONCLUSIONI
Dall’indagine risulta quindi chiaro che la categoria dei medici di base hanno una scarsa informazione riguardante la malattia parodontale, non considerandola come un vero e proprio fattore di rischio per la salute generale del paziente. L’insufficiente prevenzione primaria, che mira al controllo delle cause per far si che la malattia non si presenti, effettuata quindi dal medico di medicina generale, fa sì che ci sia ancora la necessità di una continua sollecitazione verso un cambiamento nella percezione della responsabilità sanitaria e una costante sensibilizzazione di tutti i professionisti della salute, al fine di prevenire, diagnosticare precocemente e trattare gli effetti orali e sistemici della malattia parodontale in ciascun paziente. I dati raccolti riportano che il 92,7 % dei medici ha interesse ad aggiornamenti sulle malattie del cavo orale e ad una maggiore collaborazione con specialisti in parodontologia e igiene dentale. Questo dato determina quindi il soddisfacimento dello scopo dello studio conoscitivo svolto, ossia quello di avere nuove adesioni e cooperazioni ad interventi multidisciplinari per migliorare la salute del paziente.
Chapple ILC, Mealey BL, Van Dyke TE, Bartold PM, Dommisch H, Eickholz P, Geisinger ML, Genco RJ, Glogauer M, Goldstein M, Griffin TJ, Holmstrup P, Johnson GK, Kapila Y, Lang NP, Meyle J, Murakami S, Plemons J, Romito GA, Yoshie H. Periodontal health and gingival diseases and conditions on an intact and a reduced periodontium: Consensus report of workgroup 1 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J Periodontol 2018;89:S74—S84.
Jepsen S, Caton JG, Albandar JM, Bissada NF, Bouchard P, Cortellini P, Demirel K, de Sanctis M, Ercoli C, Fan J, Geurs NC, Hughes FJ, Jin L, Kantarci A, Lalla E, Madianos PN, Matthews D, McGuire MK, Mills MP, Yamazaki K. Periodontal manifestations of systemic diseases and developmental and acquired conditions: Consensus report of workgroup 3 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J Periodontol 2018;89:S237—S248.
Albandar JM, Susin C, Hughes FJ. Manifestations of systemic diseases and conditions that affect the periodontal attachment apparatus: Case definitions and diagnostic considerations. J Periodontol 2018;89: S183—S203.
Chapple IL, Van der Weijden F, Doerfer C, Herrera D, Shapira L, Polak D, Madianos,P, Louropoulou A, Machtei E, Donos N et al. Primary prevention of periodontitis: Managing gingivitis. J Clin Periodontol 2015; 42:S71–S76.
Lang NP, Bartold PM. Periodontal health. J Periodontol 2018;89:S9—S16.
Lalla E, Papapanou PN. Diabetes mellitus and periodontitis: a tale of two common interrelated diseases. Nature Reviews Endocrinology 2011;7(12):738–748.






